Cavernome cérébral (angiome caverneux)
Qu’est-ce qu’un cavernome ?
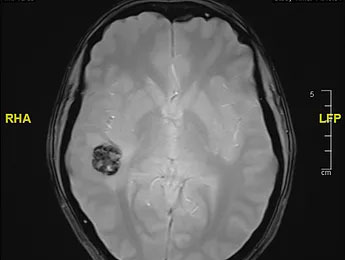 Un cavernome cérébral, aussi appelé angiome caverneux, est une anomalie de certains des vaisseaux sanguins du cerveau. Ils deviennent alors anormalement dilatés (ressemblant à des petites « cavernes » d’où leur nom) et sont agglomérés sous la forme d’une petite sphère reliée à des vaisseaux mais bien délimitée du cerveau.
Un cavernome cérébral, aussi appelé angiome caverneux, est une anomalie de certains des vaisseaux sanguins du cerveau. Ils deviennent alors anormalement dilatés (ressemblant à des petites « cavernes » d’où leur nom) et sont agglomérés sous la forme d’une petite sphère reliée à des vaisseaux mais bien délimitée du cerveau.
Cette malformation ne provoque le plus souvent aucun symptôme, mais elle est parfois à l’origine de divers troubles neurologiques (maux de tête, épilepsie, troubles de la vision, de la force ou de la sensibilité au niveau des membres…). Le risque principal d’un cavernome est son risque de saignement. La plupart du temps, le saignement se fait à l’intérieur du cavernome, mais il peut également survenir à l’extérieur et donner alors une hémorragie cérébrale. Ce risque est évalué à environ 3% par an.
Le diagnostic de cavernome se fait maintenant de façon quasiment certaine sur l’IRM cérébrale, car son aspect est souvent très caractéristique. L’IRM permet également de préciser si ce cavernome a déjà saigné auparavant.
Quel est le traitement du cavernome ?
Le traitement du cavernome est d’ordre chirurgical. L’objectif principal de l’intervention est de retirer totalement le cavernome, et ainsi de supprimer le risque d’hémorragie. Lorsque le cavernome a été responsable de crises d’épilepsie, l’intervention permet le plus souvent de diminuer ou de guérir l’épilepsie mais ceci n’est pas constant. Lorsque le cavernome a pu être retiré totalement, il n’y a pas de risque de récidive et la guérison est alors complète.
La chirurgie est le seul traitement curatif des cavernomes. Elle est proposée lorsque le cavernome est accessible, et qu’il a déjà donné des symptômes ou lorsque sa taille a augmenté. La radiothérapie et la radiochirurgie ont également été proposées dans certains cas mais ces techniques ne permettent pas de guérir de façon certaine le cavernome. Dans certaines situations, une simple surveillance peut également être envisagée.
Quels sont les principes techniques de l’acte chirurgical ?
L’intervention est réalisée sous anesthésie générale. Un repérage précis du cavernome est effectué, souvent à l’aide d’un système informatisé appelé « neuronavigation » afin de minimiser la taille de la voie d’abord. Après l’incision de la peau, il est réalisé une ouverture osseuse, appelée « volet », puis l’enveloppe du cerveau (« méninges ») est ouverte. On peut alors accéder au cavernome qui se sépare la plupart du temps facilement du cerveau. Le chirurgien s’assure qu’il retiré la totalité du cavernome, puis il coagule les petits vaisseaux du cavernome s’ils saignent. Puis l’on referme plan par plan (méninges, os, peau), avec éventuellement la mise en place d’un drain qui sera retiré 1 ou 2 jours après l’intervention.
Quels sont les risques de l’acte ?
Il n’y a pas de chirurgie sans risque. Cependant ces risques sont contrôlés. De plus, le fait que l’intervention soit programmée (en dehors de l’urgence) permet de réduire au minimum les risques. Le binôme chirurgien / anesthésiste vous informera sur les risques liés à votre intervention et répondra aux questions que vous lui posez.
Les risques anesthésique et périanesthésique sont abordés par l’anesthésiste lors de la consultation de pré-anesthésie.
Les complications générales
- Décompensations d’organes liées au terrain (insuffisance cardiaque, respiratoire…)
- Maladie thromboembolique (phlébite, embolie pulmonaire)
- Le risque vital, comme pour toute anesthésie générale
Les complications liées à l’abord chirurgical
- Hématome
- Infections
- Retard ou défaut de cicatrisation
Les complications liées à la zone exposée lors de cette intervention
Le déficit neurologique focal, lié à la localisation précise du cavernome (proche ou pas des zones très fonctionnelles du cerveau comme celles du langage, de la motricité ..), lorsqu’il survient après l’intervention, est le plus souvent transitoire, c’est-à-dire qu’il va récupérer au fil du temps.
Les crises d’épilepsie post-opératoires peuvent également survenir, de façon précoce, ou même parfois tardives (plusieurs semaines, mois, voire années après l’intervention) et peuvent alors justifier la mise en route, ou la poursuite d’un traitement anti-épileptique.
L’objectif de l’équipe soignante est de prévenir / réduire au mieux la survenue de telles complications. Si ces complications surviennent l’équipe aura pour préoccupation de les dépister précocement, de vous en informer et de les traiter selon les règles de bonne pratique. C’est la raison pour laquelle la surveillance post-opératoire est très rapprochée dans les premières heures et premiers jours post-opératoires.
Consulter aux HCL
- Service de Neurochirurgie crânienne générale, tumorale et vasculaire (Hôpital Pierre Wertheimer)
