Le service de chirurgie orthopédique, traumatologique et plastie de l’enfant de l’hôpital Femme Mère Enfant traite les pathologies de l’appareil locomoteur du nourrisson, de l’enfant et de l’adolescent au niveau des membres inférieurs et supérieurs et de la colonne vertébrale.
L’hôpital Pierre Garraud offre un hébergement médicalisé de 305 lits de médecine du vieillissement - soins de longue durée, dont 18 lits spécialisés :
- 10 lits d’Unité d’Hébergement Renforcée (UHR) à destination des personnes atteintes de maladie d’Alzheimer ou apparentées présentant des troubles perturbateurs du comportement.
Le service d’hémostase clinique est spécialisé dans le diagnostic et le suivi des pathologies hémorragiques et thrombotiques constitutionnelles et acquises.
Le service de Soins de Suite et de Réadaptation de l’hôpital Pierre Garraud prend en charge les personnes âgées de plus de 70 ans nécessitant des soins médicaux, de la réadaptation et de la rééducation.
Le service de pneumo-allergologie pédiatrique prend en charge des enfants souffrant de maladies respiratoires et allergiques courantes (asthme, allergies respiratoires et alimentaires, médicamenteuses)
Le service d'ORL pédiatrique de l'hôpital femme-mère-enfant prend en charge toutes les pathologies oto-rhino-laryngologiques de la face et du cou, ainsi que les surdités de tous types de l'enfant.
Le service de neurologie pédiatrique est spécialisé dans le diagnostic et le traitement des maladies du système nerveux de l’enfant, du nouveau-né à l'adolescent.
Le service de neurochirurgie pédiatrique prend en charge toutes les pathologies du système nerveux central qui nécessitent une prise en charge chirurgicale. L’ensemble des interventions chirurgicales se déroule au bloc opératoire de l’HFME qui est dédié aux prises en charge pédiatriques.
Le service de néonatologie et de réanimation néonatale de l'HFME prend en charge des nouveau-nés qu'ils soient à terme ou prématurés, et ce dans le cadre du réseau Aurore qui regroupe un ensemble de maternités publiques et privées de la Région Auvergne Rhône-Alpes.
L’Escale est le service de médecine physique et réadaptation pédiatrique des HCL.
Le service accueille des patients atteints d’un handicap neurologique à l’issue d’une affection aigüe pour bénéficier de programmes de rééducation intensifs ou à distance pour la réalisation d’un bilan d’évaluation ou la reprise d’une rééducation pour maintenir le niveau d’autonomie. Ces programmes sont assurés par une équipe pluri-professionnelle et bénéficien
Le service de médecine physique et de réadaptation neurologique accueille, sur le site de l’hôpital Henry Gabrielle, des patients ayant un handicap neurologique.
Le service de médecine de la reproduction des HCL est un des services français les plus importants dans l’accompagnement des couples rencontrant des difficultés à avoir un enfant. L’équipe médicale et soignante sera heureuse de vous accueillir au sein du service, où les maitres mots sont compétence, disponibilité et dévouement.
Découvrez la maternité de l’hôpital Femme Mère Enfant
Découvrez la maternité de l’hôpital Femme Mère Enfant
L'ensemble de la prise en charge de la grossesse est assurée : du dépistage prénatal à la préparation à l'accouchement, incluant la surveillance médicale, le soutien aux futurs parents, la préparation à l'arrivée du bébé et l'accouchement.
Bronchiolite : un nouveau traitement préventif pour protéger les bébés
Bronchiolite : un nouveau traitement préventif pour protéger les bébés
Jusqu'à récemment, la prévention reposait uniquement sur le respect de règles d'hygiène rigoureuses. Aujourd'hui, un nouveau traitement préventif efficace et gratuit permet de protéger les bébés et éviter les formes graves de bronchiolite.
Abonnez-vous à Parlons santé ! La lettre d’info qui prend soin de vous, à la chaine YouTube des HCL et suivez-nous sur les réseaux sociaux !
Des ondes électriques pour traiter les troubles du rythme cardiaque

Essoufflement, fatigue, palpitations… Les conséquences de la fibrillation atriale altèrent la qualité de vie des patients concernés.
Fibrillation atriale : des conséquences importantes pour le patient
C’est l’un des effets du vieillissement cardiaque, mais aussi de l’évolution de la plupart des maladies du cœur. La fibrillation atriale résulte d’une activation électrique très rapide, désordonnée et chaotique des oreillettes.
Les conséquences ? Une gêne fonctionnelle importante pour le patient, qui souffre d’essoufflement, de fatigue et de palpitations, le tout associé au risque de développer une insuffisance cardiaque ou de faire un accident vasculaire cérébral nécessitant un traitement par des anticoagulants au long cours. Le traitement curatif vise à normaliser le rythme cardiaque et ainsi empêcher l’apparition de caillots de sang.
Lorsque les médicaments anti-arythmiques sont inefficaces, le traitement de référence est la procédure dite « d’ablation » des foyers arythmogènes responsables de la fibrillation atriale. Jusqu’à présent aux HCL, la maladie était traitée par des techniques conventionnelles d’ablation utilisant des énergies thermiques : le chaud de la radiofréquence et le froid de la cryoablation. Une autre technique est désormais possible : la technique d'ablation par électroporation, qui utilise un champ électrique pulsé et non plus une énergie thermique.
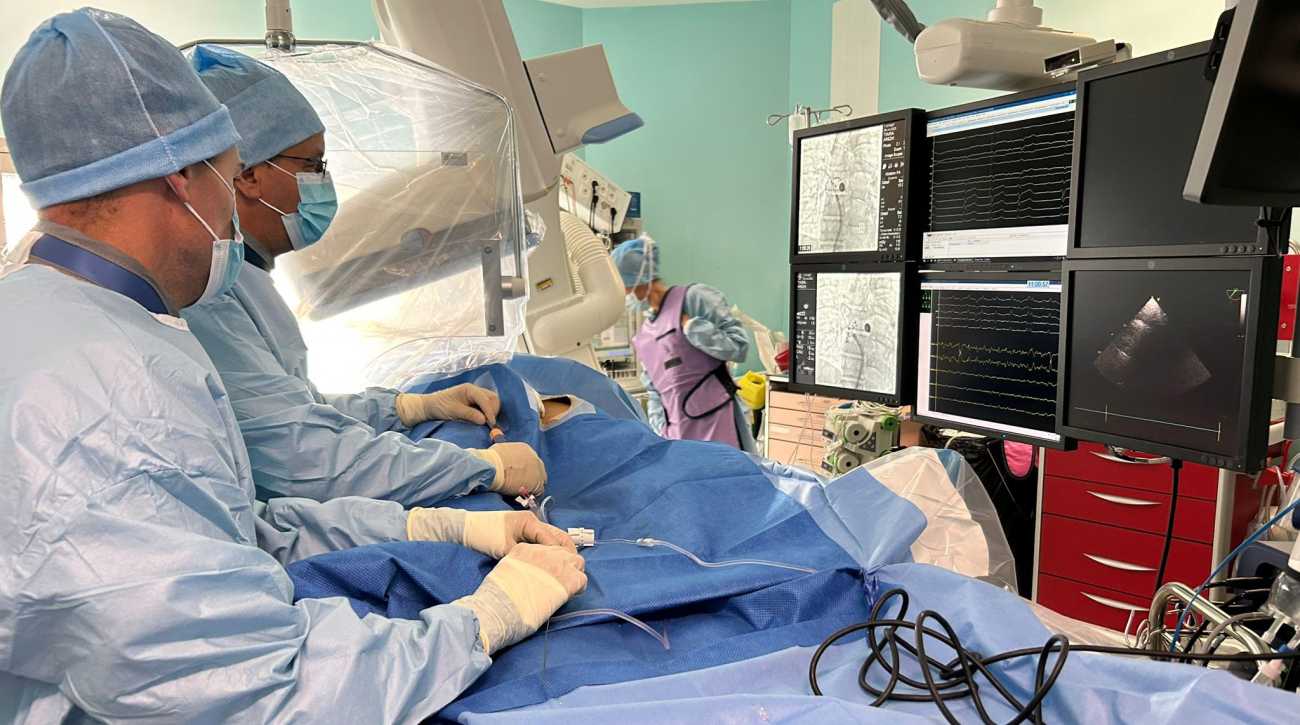
« Cela consiste à produire des ondes électriques de haut voltage (2 000 volts, NDLR), en quelques millisecondes, pour ouvrir de façon irréversible des pores à l'échelle nanométrique dans les membranes des cellules cardiaques ciblées, ce qui entraîne leur destruction », explique le Dr Samir Fareh, rythmologue à l’hôpital de la Croix-Rousse.
Un nouveau paradigme
L’approche est réalisée dans l’oreillette gauche en utilisant un système de sonde manipulable délivrant l’énergie via un cathétérisme veineux fémoral. Cette nouvelle procédure d’ablation s’attaque spécifiquement aux tissus cardiaques dysfonctionnels, de manière pérenne et efficiente, sans affecter les tissus environnants, notamment l’œsophage, le nerf phrénique, le nerf vagale, et tout en respectant l’intégrité de la veine pulmonaire.
Depuis février 2023, la technique est proposée aux patients du service de cardiologie de l’hôpital de la Croix-Rousse. En moyenne, ce sont environ une douzaine de patients qui sont opérés chaque mois.
D’après le Dr Samir Fareh, les résultats de l’électroporation publiés (1) et le retour d’expérience issu de la pratique quotidienne confirment une efficacité au moins équivalente à celle des traitements conventionnels utilisant les énergies thermiques, avec des effets secondaires moindres.
« Il n'y a aucun dommage pour les tissus collatéraux non cardiaques, alors qu'avec les techniques actuelles il existe un risque, rare mais grave, de complications touchant les tissus voisins, principalement l'œsophage et le nerf phrénique. Nous ne constatons pas d’effet de sténose sur les veines pulmonaires. L’intervention est simplifiée et plus courte, moins de 40 minutes contre près d’une heure trente avec les autres techniques », soutient-il.
Et de conclure : « Pour le rythmologue, la technique est moins fatigante et plus sereine et, pour le patient, la prise en charge et la récupération sont plus rapides. »
La prise en charge des pathologies cardiaques aux HCL
Les HCL proposent une prise en charge pour tous, de l ensemble des pathologies cardiaques médicales et chirurgicales, à partir des techniques les plus éprouvées comme les plus innovantes, au sein de trois hôpitaux :
(1) Maan A, Koruth J. Pulsed Field Ablation: a New Paradigm for Catheter Ablation of Arrhythmias.
Curr Cardiol Rep. 2022 Feb;24(2):103-108. doi: 10.1007/s11886-021-01630-z. Epub 2022 Mar 2. PMID: 35235146.
Durant la Semaine du cœur, 2 rendez-vous à ne pas manquer aux HCL avec des ateliers sans rendez-vous et des dépistages offerts pour vous informer sur les facteurs de risques cardio-vasculaires !

Ostéoporose : savoir repérer les signes d'alerte !
Ostéoporose : savoir repérer les signes d'alerte !
Abonnez-vous à Parlons santé ! La lettre d’info qui prend soin de vous, à la chaine YouTube des HCL et suivez-nous sur les réseaux sociaux !
Prise en charge des patients traumatisés graves
Prise en charge des patients traumatisés graves
Qu’est-ce que « le déchocage » ?
Il s’agit du cœur névralgique du Trauma Center. C’est une salle d’accueil dans laquelle est effectuée la première prise en charge hospitalière après un traumatisme violent (accident de la route, accident de travaux, tentative de suicide …). Les patients y sont amenés par le SAMU et/ou les pompiers après une tentative de stabilisation de leur état sur place afin d’être transportables. Il est constitué de plusieurs postes équipés d’un brancard, d’un respirateur ainsi que de quoi monitorer les paramètres vitaux des patients.
Une fois les équipes de secours arrivées au déchocage, le relais est pris par l’équipe dédiée multidisciplinaires médico-chirurgicale.
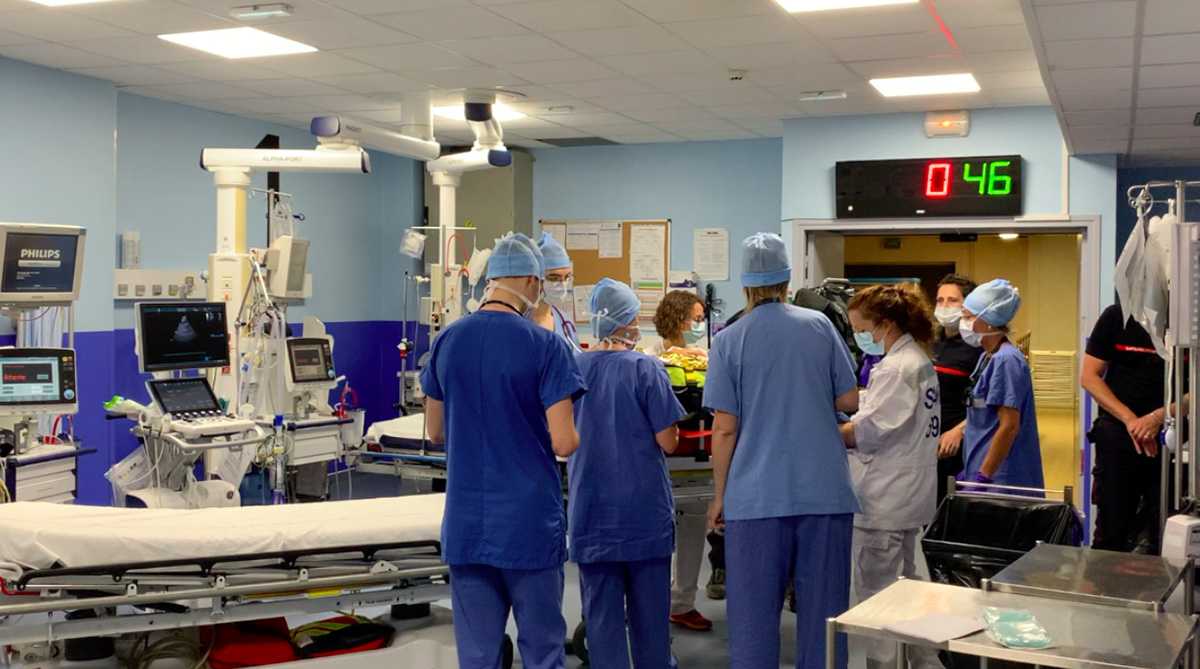
Est-ce que tous les patients traumatisés viennent au déchocage ?
Les équipes de secours contactent le Médecin Réanimateur de garde au déchocage afin de statuer de la nécessité de prise en charge via ce service ou au service des urgences de l’hôpital. Une discussion et des conseils sur la prise en charge en dehors de l’hôpital sont délivrés à l’équipe de secours sur place auprès du patient.

Il y a trois grades, A/B/C, en fonction de la gravité du patient (A étant le plus grave) :
- Grade C : Patient stable mais cinétique particulière avec nécessité de scanner très rapidement (les enfants ≦ 3 ans sont systématiquement requalifiés en grade B).
- Grade B : Patient instable à la prise en charge en dehors de l’hôpital ayant été stabilisé par les premiers secours ou présentant des lésions anatomiques d’une gravité particulière (traumatisme pénétrant, lésion vasculaire, amputation, …).
- Grade A : Détresse vitale extrêmement instable malgré les premiers secours ou coma traumatique.
Ces états de gravité sont protocolés afin de préparer l’arrivée du patient à l’hôpital et d’anticiper ses besoins pour une prise en charge optimale.
Le Trauma Center de Lyon est un trauma center de niveau 1 capable de prendre en charge 24h/24 l’ensemble des patients admis quel que soit leur grade d’urgence et leurs lésions.
Qui prend en charge le patient ?
L’équipe du déchocage est composée d’un médecin anesthésiste-réanimateur, d’au moins un interne, ainsi que d’un infirmier (IDE), d’un aide-soignant (ASD) et d’un agent de service hospitalier (ASH).
Dès l’appel des services de secours, l’ensemble des spécialistes qui interviendront dans la prise en charge du patient sont alertés pour garantir une prise en charge maximale rapide : personnel du bloc opératoire, du scanner et de la radiologie, chirurgiens orthopédiques, chirurgiens viscéraux, personnel du laboratoire.
Comment se déroule la prise en charge d’un patient ?
Tout doit être parfaitement coordonné afin de garantir la prise en charge la plus rapide possible, d’identifier et de traiter les lésions mettant en jeu le pronostic vital immédiat. Chaque intervenant a une fiche de poste avec des actions définies à suivre.
- Le Stop Relève : Il s’agit d’un temps court de transmission entre l’équipe médicale de secours ayant pris en charge le patient et l’équipe hospitalière du déchocage.
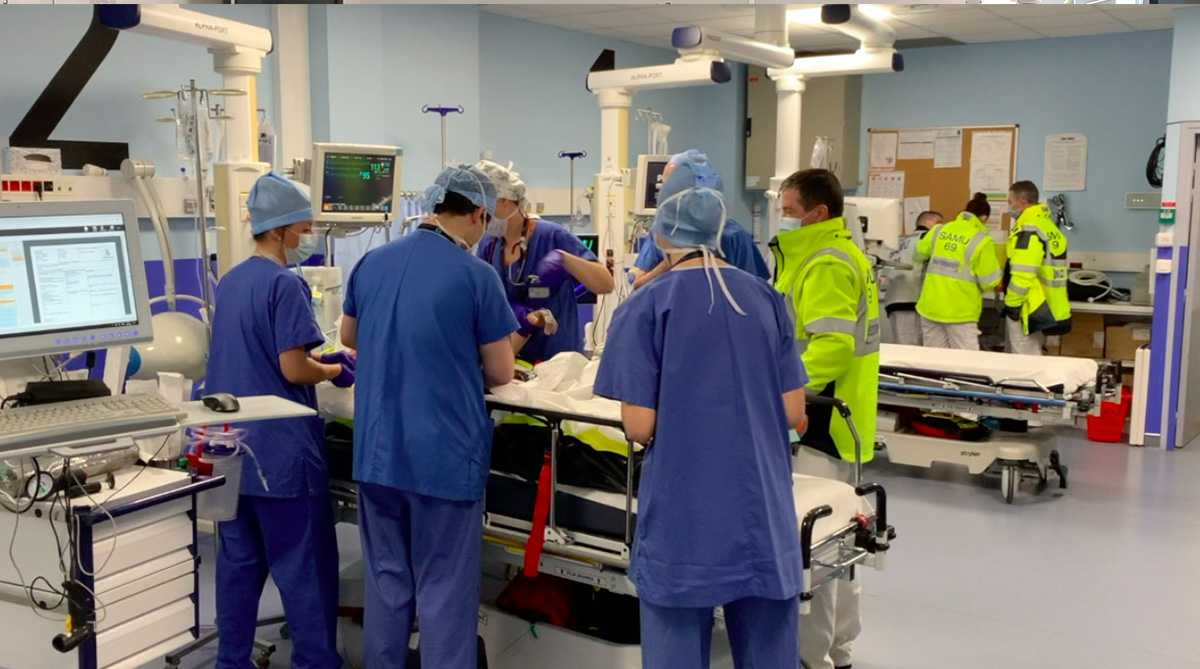
-
Accueil, installation rapide : Le patient est rapidement installé sur le brancard du déchocage. L’infirmière l’accueille, contrôle son taux d’hémoglobine avec un test rapide et installe le matériel de surveillance pour une première évaluation de la sévérité. L’aide-soignant aide à l’installation et notamment au déshabillage du patient. En effet, lors de la prise en charge dans le doute sur des lésions instables pouvant s’aggraver à la mobilisation, tous les vêtements du patient sont découpés. Les effets personnels sont répertoriés, tracés et conservés afin de garantir au patient leur sécurité. Les biens de valeur seront mis dans un coffre-fort.
-
Bilan initial des lésions : L’équipe du déchocage procède aux premiers examens, prise de sang et échographie afin de faire le bilan de la situation. Des radiographies au lit du patient peuvent être nécessaires.
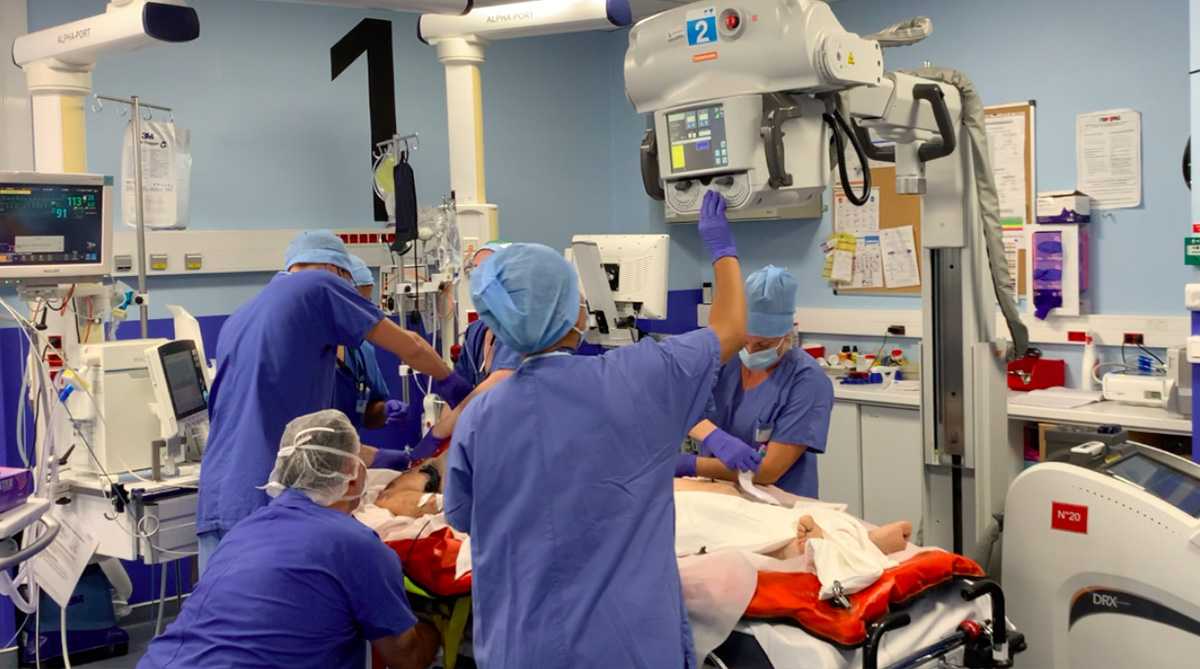
-
Gestes de stabilisation immédiate : En fonction de cette première évaluation l’équipe procède à la perfusion de médicaments urgents (pour corriger les anomalies de coagulation, les fonctions vitales, le risque infectieux …), au drainage d’épanchements et à la pose de cathéters.
-
Dès que possible et si la stabilité le permet, le patient est conduit au scanner (situé à proximité de la salle de déchocage) afin de préciser toutes les lésions.
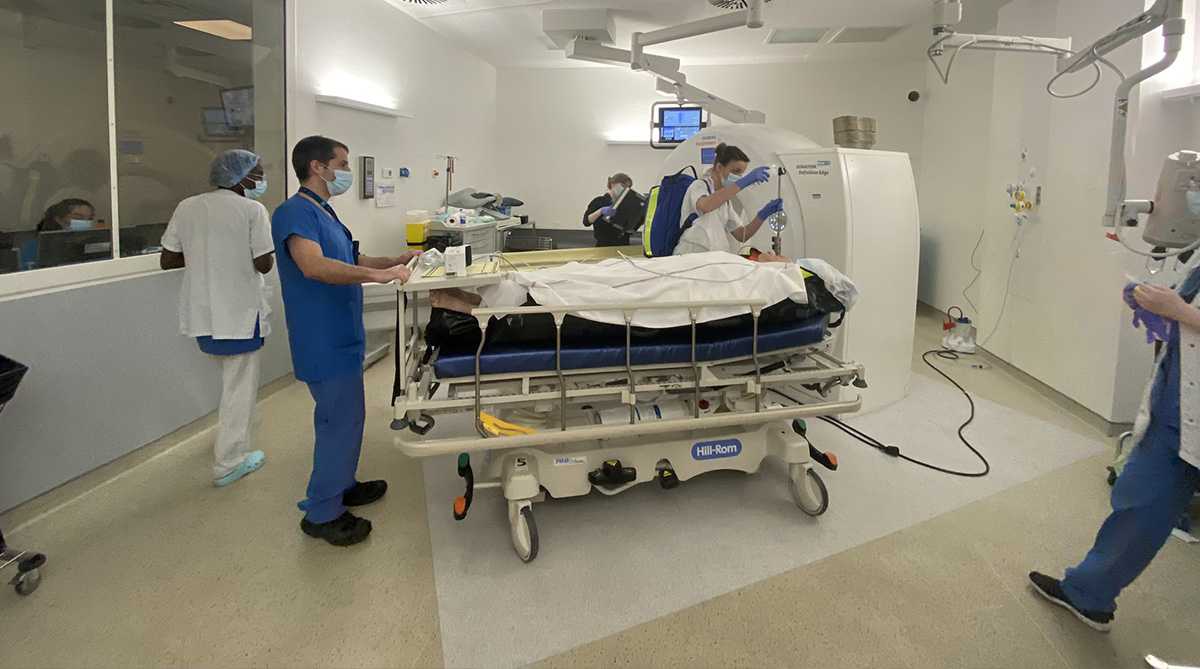
Où est orienté le patient après le déchocage ?
Bien que la prise en charge au déchocage soit rapide, il faut attendre le résultat des imageries, des bilans sanguins et avis spécialisés pour définir précisément tous les besoins de la prise en charge et avant tout transfert pour une hospitalisation éventuelle. La prise en charge du patient peut également nécessiter une prise en charge au bloc opératoire. Le patient sera ensuite transféré dans le service de soins critiques ou d’hospitalisation avec ses affaires personnelles.

Et les proches dans tout ça ?
A leur arrivée à l’hôpital les proches seront dirigés vers une salle d’attente. L’équipe soignante préviendra le médecin de leur présence. Il viendra les informer de l’état de santé du patient dès que possible lorsque les premiers soins lui auront été prodigués. Tout sera mis en œuvre pour qu’ils puissent voir leur proche dès que possible.
Hôpital Edouard Herriot | Hôpital Lyon Sud | Hôpital Femme Mère Enfant
- Centre Régional d’Expertise et de Prise en Charge des Traumatisés Graves en Auvergne-Rhône-Alpes



