Vaccin contre la Covid-19
Qu'est-ce qu'un vaccin ?
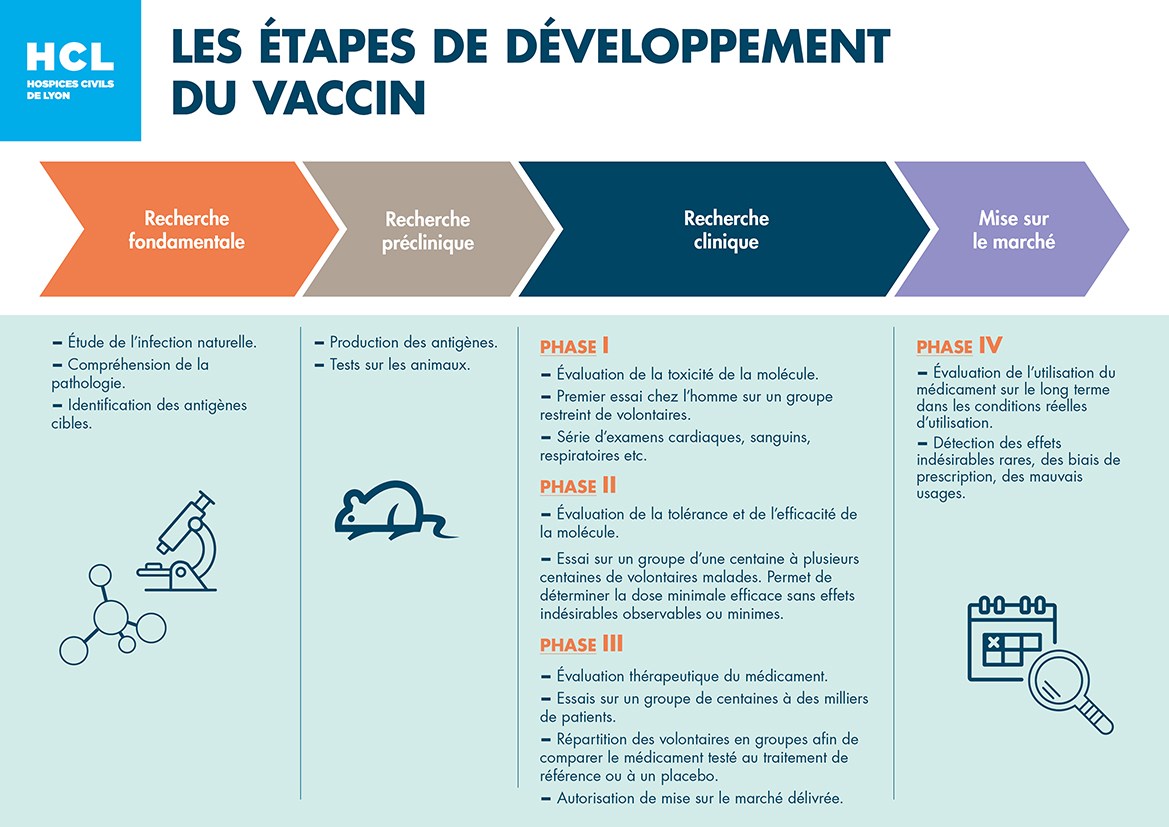
Un vaccin est un médicament. Comme les autres médicaments, il a passé toutes les étapes nécessaires pour une Autorisation de Mise sur le Marché (AMM).
Son efficacité, sa tolérance et son rapport bénéfice/risque ont été évalués de manière rigoureuse au travers des essais de phase 1, 2 et 3.
Mais ce n’est pas un médicament comme les autres ; c’est une préparation antigénique permettant d’induire chez l’individu vacciné une réponse immunitaire capable d’éviter la maladie ou d’en atténuer les effets en cas d’exposition ultérieure.
La vaccination se base sur la capacité du système immunitaire à reconnaître une structure exogène, à la mémoriser de façon à mettre en place plus rapidement des défenses spécifiques en cas d’exposition ultérieure contre l’agent infectieux concerné par le vaccin utilisé.
Un vaccin, en maladies infectieuses, est destiné à prévenir l’infection avant qu’elle ne survienne. C’est donc un médicament préventif.
Ainsi, le principe de la vaccination contre un agent infectieux peut se résumer ainsi :
- Le but du vaccin est d’apprendre au système immunitaire de l’organisme à reconnaître et à fabriquer ses propres défenses, spécifiques vis-à-vis de l’agent infectieux ;
- Le principe consiste à présenter aux cellules de l’immunité une partie caractéristique du virus, un antigène susceptible d’être reconnu pour induire une immunité ;
- Il existe plusieurs méthodes pour présenter cet antigène à l’organisme.
Quelles sont les étapes de développement ?
Les grands types de vaccin en détails
De manière générale, les vaccins que nous utilisons déjà depuis des dizaines d’années sont de plusieurs type : vaccins de type anatoxine (tétanos, diphtérie), vaccins bactériens inactivés (coqueluche), vaccin bactérien atténué (BCG), vaccin viral vivant atténué (vaccins contre la fièvre jaune, la rougeole, la rubéole, les oreillons), vaccin viral inactivé (vaccin grippal tétravalent), vaccin recombinants (vaccin contre l’hépatite B), vaccin protéines recombinantes sous unitaire (vaccin méningococcique) ou VLP (vaccin contre le papillomavirus humain).
Plus récemment ont été développés des vaccins sur vecteurs viraux réplicatifs (EBOLA préparé sur VSV) ou non réplicatifs… et des vaccins utilisant les acides nucléiques ARNm ou ADN.
On rappelle les 4 grands types de vaccins dirigés contre les virus :
Les vaccins à germe entier
Ces vaccins contiennent l’agent infectieux responsable de la maladie ciblée mais il est atténué ou inactivé. Il en existe de 2 sortes :
→ Les vaccins à virus vivant atténué sont fondés sur le principe d’injecter à la personne une version affaiblie du virus responsable de la maladie. Cette souche virale vaccinale ne peut entraîner la maladie mais va provoquer une réponse immunitaire robuste et durable. Cette vaccination n’est néanmoins pas possible pour les personnes dont le système immunitaire est fragile. (Ex ROR, varicelle).
→ Les vaccins à virus inactivé sont fondés sur le principe d’injecter une souche virale tuée qui a perdu sa capacité à se multiplier dans l’organisme mais qui possède encore les antigènes pour être reconnue par le système immunitaire. La protection est moindre (moins complète, moins durable) mais est supportée par les sujets plus fragiles. (Ex vaccin grippal trévalent, vaccin polio inactivé)
Les vaccins sous unitaires
Ces vaccins consistent à injecter des protéines du virus. Il en existe de 2 sortes :
→ Les vaccins à sous-unité protéique ne contiennent qu’une protéine (S pour le coronavirus), laquelle est injectée dans l’organisme et reconnue comme un antigène. Aucun composant n’étant injecté, la méthode est considérée comme assez sûre mais du fait que les protéines sont injectées seules, elles ne provoquent qu’une faible réaction immunitaire. Dès lors, elles sont souvent accompagnées d’un adjuvant chargé de stimuler la réaction immunitaire (Ex vaccin hépatite A).
→ Les vaccins à pseudo particules virales qui fonctionnent avec un « assemblage » de protéines (Ex vaccin contre le papillomavirus humain).
Les vaccins à vecteur viral
Ces vaccins utilisent d’autres virus, inoffensifs pour l’homme, pour présenter l’antigène du virus aux cellules immunitaires.
→ Les vaccins à vecteur viral réplicatif utilisent des virus sans pouvoir pathogène capables de se multiplier dans le corps humain.
Les vaccins à acides nucléiques
Ces vaccins ne contiennent aucun virus mais seulement une partie de son matériel génétique. Celui-ci migre dans les cellules humaines afin de leur faire produire l’antigène du virus.
→ Les vaccins à ADN
La vaccination par ADN est une technique de protection contre les maladies par injection d'ADN génétiquement modifié. L'ADN injecté entraîne dans les cellules visées la production d’un antigène, lequel va induire une réponse immunologique protectrice.
→ Les vaccins à ARN
Le vaccin est préparé à partir d’un brin d’ARN messager (ARNm) qui code pour un antigène de surface (protéine S) nécessaire à l’attachement du virus sur le récepteur cellulaire qui est la première étape de l’infection. Ce fragment d’ARNm est préparé dans une capsule de lipides pour constituer la préparation vaccinale.
Une fois injecté, l’ARNm va pénétrer dans les cellules, et va lui faire fabriquer des antigènes de surface du virus (non infectantes). Ces antigènes déclenchent une réaction immunitaire spécifique de l’organisme qui va stimuler les lymphocytes T et entraîner la fabrication d’anticorps anti Spike.
L’organisme vacciné est ainsi protégé contre le virus SARS-CoV-2.
IMPORTANT :
- L’ARNm est fragile, il va disparaître rapidement des cellules.
- L’ARNm ne pénètre pas dans le noyau de la cellule
- L’ARNm ne peut en aucun cas être retranscrit en ADN
- Le génome de la personne vaccinée ne peut en aucun cas être modifié
- Ce n’est pas une thérapie génique
Les vaccins à ARN sont-ils efficaces et sûrs ?
L’efficacité vaccinale obtenue dans les essais est de l’ordre de 95% avec les deux vaccins à ARN ayant fait l’objet de publication scientifique et de l’ordre de 70% avec le vaccin ChAdOx1 nCoV-19 d’AstraZeneca. La population étudiée comportait des sujets âgés avec des analyses en sous-groupe et des patients avec comorbidités. Le taux de protection est jugé satisfaisant.
Lors des premières phases de développement, il n’a pas été signalé d’effet indésirable grave.
Les principaux événements indésirables relevés sont classiquement décrits avec les vaccins : douleur au point d’injection, fatigue, céphalées, fièvre, arthralgies et myalgies.
Or, on sait très bien qu’il faut plusieurs dizaines de milliers ou de millions de personnes pour voir émerger certains effets indésirables, ou un délai de suivi prolongé. C’est la raison pour laquelle les personnes vaccinées dans le cadre d’essais, font l’objet d’un suivi prolongé.
La balance bénéfice risque a été jugée favorable par la Food and Drug Administration, l’European Medicines Agency et l’Agence Nationale de Sécurité du Médicament pour le vaccin Comirnaty® , seul autorisé à ce jour.
