Chirurgie éveillée : opérer avec l'aide du patient
Chaque année, environ mille gliomes de bas grade – tumeurs primitives du système nerveux central – sont diagnostiqués en France. Dans la plupart des cas, ils sont détectés à la suite d’une crise d’épilepsie soudaine, survenue avant l’âge de 40 ans chez des sujets qui vivaient jusque-là en bonne santé. Ces tumeurs progressent lentement et inexorablement jusqu’à devenir malignes après une quinzaine d’années. À ce stade, l’espérance de vie du patient sera réduite à deux ans.
Aux Hospices Civils de Lyon, depuis une dizaine d’années, les neurochirurgiens relèvent le défi d’enlever le plus grand volume tumoral possible, sans impacter les fonctions neurologiques du patient. Une véritable gageure quand on sait que les gliomes de bas grade pénètrent profondément le cerveau et que 50 % d’entre eux envahissent les aires cérébrales dites fonctionnelles, dédiées à la motricité, à la sensibilité, au langage, à la cognition... Pour ce faire, ils développent une pratique spectaculaire : l’intervention sur patient éveillé ! Cette chirurgie n’est possible qu’avec le concours du patient et grâce à la motivation de professionnels spécialisés.
Une relation humaine et médicale exceptionnelle
« Au bloc opératoire, le patient est installé éveillé sur la table opératoire en prenant un soin particulier au confort. Puis l’anesthésiste prépare le patient avec l’hypnose et endort localement le scalp », indique le Dr Jacques Guyotat, chef de service de neurochirurgie crânienne générale, tumorale et vasculaire à l'hôpital Pierre Wertheimer.
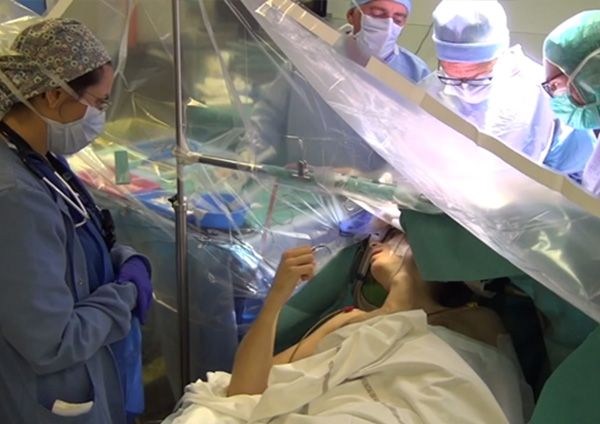
L’incision de la méninge est douloureuse, contrairement à celle du cerveau. Mais quand le chirurgien découvre la tumeur, le patient est alors totalement réveillé. « C’est lui qui va nous guider dans la résection de la tumeur », commente le Dr Thiébaud Picart, interne depuis 2013 et médaille d’or des HCL 2019*. Les zones fonctionnelles du cortex sont repérées par stimulations électriques.
« Une sonde est appliquée pendant trois secondes sur le cortex pendant que le patient réalise des tests moteurs, sensitifs, langagiers ou neuropsychologiques prédéfinis lors du bilan préopératoire. Ces stimulations permettent d’inhiber transitoirement le fonctionnement de la zone stimulée et donc de mimer les conséquences qui résulteraient de la destruction de cette zone. »
Ce n’est qu’une fois la cartographie corticale achevée que la tumeur commence à être réséquée. Le testing se poursuit au fur et à mesure que l’on pénètre plus profondément dans le cerveau. Les faisceaux de fibres blanches qui relient les zones fonctionnelles du cortex entre elles ne doivent absolument pas être touchés. « Le patient va travailler en moyenne deux heures », indique le Dr Jacques Guyotat, « au-delà la fatigue se fait sentir et les réponses données ne sont plus fiables. »
Une orthophoniste est présente au bloc, afin de pouvoir évaluer très précisément le patient qui va, pendant ces deux heures, répondre à des questions, bouger, partager ses sensations. Il peut même lui arriver de « jouer de la guitare », affirme le Dr Jacques Guyotat, relatant l’expérience d’un patient pris en charge par le spécialiste français de la chirurgie éveillée, Hugues Duffau, PUPH au CHU de Montpellier, auprès duquel le Dr Thiébaud Picart a approfondi sa pratique.
L’intervention s’achève par la fermeture du crâne du patient endormi. « En postopératoire immédiat, l’aggravation n’est pas rare mais à trois mois, la grande majorité des patients récupèrent complètement », précise le Dr Jacques Guyotat. « Une rééducation intensive doit avoir été anticipée avant la chirurgie afin d’exploiter le potentiel de plasticité cérébrale et ainsi optimiser la récupération fonctionnelle. Le succès de cette étape est donc encore conditionné par la motivation et la participation active du patient », ajoute le Dr Thiébaud Picart. La chirurgie éveillée instaure une relation singulière avec ces patients qui, d’après les médecins, peuvent voir pour certains d’entre eux leurs capacités cognitives s’améliorer après l’intervention.
« Le lien avec le patient commence dès la consultation préopératoire, se transforme en coaching pendant l’opération et perdure en postopératoire », soulignent les deux neurochirurgiens.
Pour ces derniers, il ne fait pas de doute que c’est la relation avec le patient qui donne tout son sens à leur pratique. En presque deux ans, plus de vingt malades ont été opérés en condition éveillée. Aujourd’hui, l’ambition portée par l’équipe* du Dr Jacques Guyotat est de devenir l’un des centres référents à l’échelle régionale, nationale, voire internationale. « Avec l’arrivée du Dr Thiébaud Picart, l’implication des membres de l’équipe et l’expérience acquise, cet espoir est désormais à portée de main », conclut le chef de service.
* Concours présenté en dernière année d’internat qui permet d’obtenir le financement d’une année d’internat supplémentaire payée par les HCL. Le Dr Thiébaud Picart est en cours de rédaction d’une thèse en biologie moléculaire.
* Composée du neurochirurgien Moncef Berhouma, de l’anesthésiste formée à l’hypnose Gilda Pardey-Bracho, de l’orthophoniste Astrig Topouzkhanian et de la neuropsychologue Karine Collomb.
- Gliome diffus de bas grade - Fiche santé
- Service de Neurochirurgie crânienne générale, tumorale et vasculaire - Service/consultation
- Hôpital Pierre Wertheimer - Établissement
- Chirurgie - Rubrique
- Neurochirurgie - Rubrique
- Soins et spécialités - Rubrique
