Traitement endovasculaire des syndromes post-thrombotiques veineux
Qu'est-ce que le syndrome post-thrombotique (SPT) ?
La maladie thromboembolique veineuse (MTEV), qui inclut les thromboses veineuses profondes (TVP) et les embolies pulmonaires (EP), est une maladie fréquente responsable d’une morbi mortalité importante.
La thrombose veineuse profonde des membres inférieurs peut être à l’origine d’une profonde altération de la qualité de vie dès lors qu’elle se complique d’un syndrome post- thrombotique (SPT) dont l’impact socio-économique est majeur. Il s’agit d’une complication chronique non négligeable survenant principalement les deux premières années suivant la thrombose veineuse profonde avec une tendance à l’aggravation clinique au fil du temps.
Quelles sont les conséquences ?
Après une thrombose veineuse profonde, la lumière veineuse peut rester obstruée par de la fibrine (thrombus incomplètement détruit), formant des séquelles thrombotiques responsables d’un chenal irrégulier, multiple, voire inexistant. L’obstruction résiduelle du réseau veineux profond entraine le développement d’un réseau de collatéralité dont la qualité et l’efficacité seront déterminantes sur le retentissement physiopathologique et clinique du syndrome post-thrombotique (SPT).
Dans le réseau distal : les veines poplitées et fémorale superficielle sont celles qui se recanalisent le plus difficilement. La paroi veineuse est alors épaissie, perd en compliance et le calibre de la veine peut ainsi être augmenté. L’augmentation de calibre modifie la cohésion des valves qui deviennent alors incontinentes. De plus, l’environnement inflammatoire favorise la persistance de thrombi qui sont à l’origine d’une destruction partielle ou totale des valves veineuses qui deviennent aussi incontinentes par lésion directe.
Quels sont les symptômes ?
Le syndrome post-thrombotique (SPT) se caractérise par un ensemble de symptômes, signes cliniques et fonctionnels. Variables d’un patient à l’autre, ils peuvent être d’abord intermittents puis se chroniciser.
Sur le haut du corps le syndrome cave supérieur se définit par :
- œdème cervico-facial et des paupières
- œdème de la partie supérieure du thorax et des épaules ("œdème en pèlerine")
- cyanose cervico-faciale
- turgescence des veines jugulaires, circulation veineuse collatérale thoracique
- œdème des structures profondes peut donner une dysphagie (œsophage), une dyspnée et une toux (trachée et bronches), un épanchement pleural, une dysphonie (cordes vocales)
- hypertension veineuse cérébrale peut donner des céphalées (mots de tête), une somnolence, une sensation d’étourdissement, des troubles visuels, des nausées, des syncopes, des convulsions
Sur le bas du corps le syndrome post-thrombotique se définit par :
- douleur, lourdeur, fatigue vespérale, paresthésie, prurit, crampe.
- Ils s’aggravent généralement en fin de journée et d’autant plus avec la chaleur et l’orthostatisme.
- Ils s’améliorent au repos, après surélévation des jambes, par le contact avec le froid et avec la compression élastique.
- La claudication veineuse, un des symptômes les plus invalidant, se caractérise par une sensation d’engorgement douloureuse du membre inférieur, survenant lors d’un effort physique et nécessitant un arrêt ou un ralentissement, ne cessant pas immédiatement à l’arrêt, et pouvant durer plusieurs minutes voire plusieurs heures.
- Les signes physiques apparaissent généralement dans un second temps : télangiectasies, œdème prenant le godet, dermite ocre, eczéma veineux, ectasies veineuses. Ils peuvent évoluer vers des signes plus sévères : lipodermatosclérose (fibrose du tissu sous-cutané́), ulcère veineux et atrophie blanche cicatricielle.
Quels sont les traitements et le suivi ?
Grâce à l’introduction de nouvelles imageries (phléboscanner, échographie intravasculaire IVUS), et au développement de nouveaux stents dédiés, la recanalisation endovasculaire est un traitement de choix des séquelles obstructives caves ou iliaques. Les actuelles guidelines Européennes et Américaines recommandent l’angioplastie stenting comme option thérapeutique des syndromes post- thrombotiques (SPT) sévères.
Le traitement endovasculaire
Dans le réseau iliaque 20 à 30 % des thromboses veineuses iliaques sont reperméabilisées après un traitement anticoagulant conventionnel. Il est donc important d’attendre au minimum six mois, voire un an, avant de proposer un geste chirurgical de recanalisation veineuse.
La recanalisation endovasculaire a fait la preuve d’une excellente sécurité, avec un taux de mortalité et de complications péri-opératoire très faible avec un taux moyen 3,0 %. Parmi les complications rapportées on trouve :
- hématome au point de ponction,
- hémorragie,
- lésion artérielle au site d’accès (pseudo-anévrisme, fistule artério-veineuse),
- rupture de la veine iliaque,
- hémothorax,
- complications infectieuses de la plaie lorsque des procédures hybrides concomitantes sont réalisées,
- thrombopénie induite par l'héparine,
- TVP du membre homo et controlatéral,
- thrombose précoce du stent,
- migration ou fracture du stent.
L’obstruction du stent (resténose et occlusion) est la complication chronique particulièrement redoutée dans le réseau iliaque d’où un traitement à forte des d’anticoagulant pendant et après l’intervention.
La technique de recanalisation chirurgicale
Les interventions sont réalisées au bloc opératoire, soit sous anesthésie locale et sédation en ventilation spontanée, soit sous anesthésie générale. Après ponction de la veine, un introducteur dont le calibre dépend du segment veineux à traiter et du dispositif médical mis en place.
Après la phlébographie de repérage, la portion sténosée ou occluse est franchie à l’aide d'un guide. Une angioplastie au ballon est réalisée à la taille du futur stent. La mise en place de stent sur I ‘ensemble du segment pathologique est nécessaire afin d'éviter un collapsus veineux qui exposerait à une occlusion aiguë ou de laisser en place des synéchies à risque de menacer la recanalisation.
Concernant les patients présentant des lésions longues iliofémorales, avec atteinte de la veine fémorale commune, le stent est parfois étendu en dessous du ligament inguinal. Il est important de comprendre que la présence de lésions obstructives en amont du stent soit sur les veines fémorale et poplitée augmente considérablement la sévérité des lésions et donc le risque de thrombose.
Lorsqu'il persiste des synéchies veineuses en amont, dans les veines fémorales profonde et/ ou superficielle, un traitement complémentaire chirurgical peut être pratiqué si le débit veineux est jugé trop faible. On peut prolonger le stent dans les veines fémorales superficielles et profondes ou créer une fistule artério-veineuse en amont du stent ou bien réaliser endo phlébectomie.
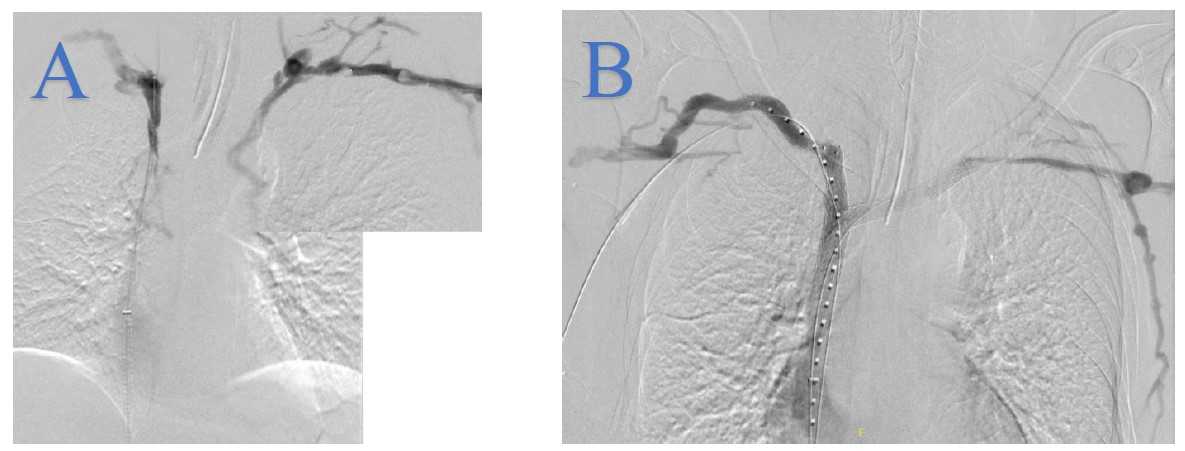
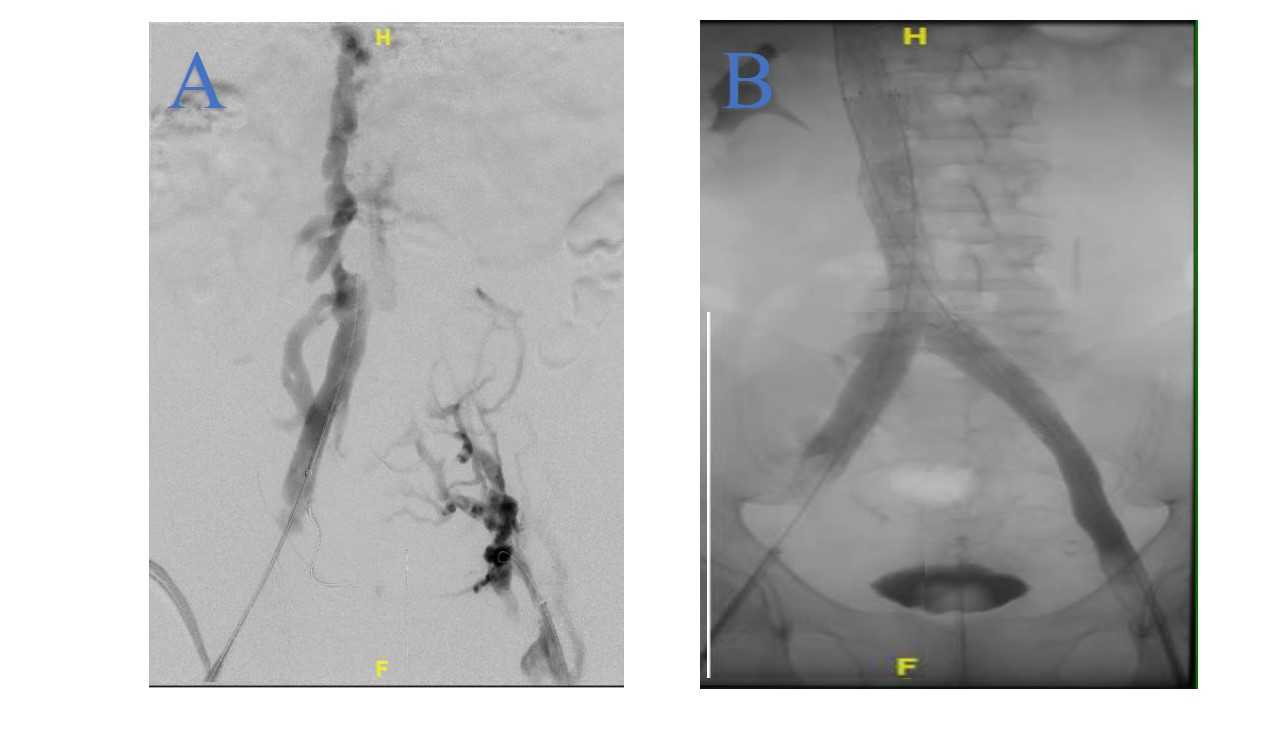
La perméabilité du stent veineux à long terme est un enjeu majeur.
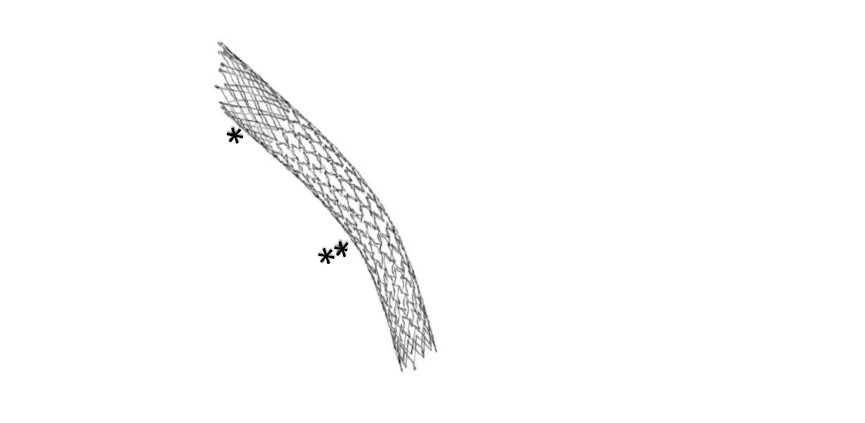
* La section proximale du stent fournit une force radiale élevée au site de compression de la veine iliaque commune, possible grâce à une conception à cellules fermées. L'extrémité proximale a une conception oblique (35°) pour protéger l'afflux de la veine iliaque controlatérale.
** Grâce à sa conception à cellules ouvertes, le segment distal de l'endoprothèse offre une grande flexibilité et moins de force radiale pour s'adapter à l'anatomie incurvée des veines iliaques lors de la flexion de la hanche.
Traitement antithrombotique
Un traitement anticoagulant est nécessaire pendant et après la prise en charge chirurgicale. La durée du traitement est dépendante de la pathologie initiale ayant causé l’occlusion veineuse mais la durée minimale est de 3 mois après intervention. Un antiagrégant plaquettaire est également mis en place pour le mois post-opératoire.
Surveillance de la perméabilité du stent veineux
Le suivi au le long terme est nécessaire après toute intervention endovasculaire sur le réseau veineux profond.
Sur le territoire cave supérieur le suivi est réalisé par phléboscanner.
Sur le territoire ilio-cave inférieur le suivi est principalement réalisé par l’échographie doppler avec suivi des vitesses de flux dans les stent et modulation respiratoire.
Consulter aux HCL
- Service de chirurgie vasculaire et endovasculaire (Hôpital Edouard Herriot)
- Maladie thromboembolique veineuse - Fiche santé
- Soins et spécialités - Rubrique
