Cancer génétique
Ces variations génétiques peuvent être transmises de génération en génération, et dans ce cas, on parle de prédisposition génétique au cancer.
Qu'est-ce qu'un cancer génétique ?
Un cancer génétique est un cancer dont le développement est influencé par des altérations (ou variations génétiques) dans les gènes. Ces variations génétiques peuvent être héréditaires (transmises par les parents) – on parle alors de prédisposition génétique au cancer.
Bien que plusieurs cas de cancer puissent apparaître dans une même famille, cela ne signifie pas systématiquement qu’ils sont héréditaires. Des facteurs environnementaux ou liés au mode de vie peuvent également expliquer ces récurrences.
Dans 5 à 10 % des cas, le cancer est véritablement d’origine héréditaire, c’est-à-dire causé par une variation génétique présente dès la naissance. Cette variation génétique augmente le risque de développer certains types de cancers, souvent à un âge plus jeune que dans la population générale.
Qu’est-ce que l’oncogénétique ?
L’oncogénétique est une spécialité médicale qui étudie les liens entre la génétique et le développement des cancers.
Elle permet :
- d'identifier les personnes à risque de développer un cancer en raison d’antécédents familiaux ou personnels.
- de rechercher des variations génétiques responsables d’un risque accru de cancer (comme BRCA1/2).
- de proposer une prise en charge personnalisée, incluant :
- une information adaptée à la pathologie et à la famille,
- une surveillance médicale rapprochée (dépistage précoce et régulier),
- des mesures de prévention (chirurgie préventive, traitements spécifiques),
- un accompagnement familial et psychologique.
Cette spécialité s’applique essentiellement aux cancers pour lesquels une prédisposition héréditaire est reconnue.
Quels types de cancers peuvent être d’origine génétique ?
Certains cancers fréquents peuvent être d’origine héréditaire dans une minorité de cas :
Cancer du sein et de l’ovaire
- Associé à des variations génétiques dans les gènes BRCA1 et BRCA2 (5 à 10 % des cancers du sein et 10 à 15 % des cancers de l’ovaire)
- Ces variations génétiques augmentent fortement le risque de cancer du sein (jusqu’à 70 %) et de l’ovaire.
Cancer colorectal
- Notamment dans le syndrome de Lynch (ou HNPCC) ou la polypose adénomateuse familiale (PAF).
- Ces syndromes génétiques entraînent un risque accru de cancer colorectal, souvent avant 50 ans.
Cancer de l’utérus (endomètre)
- Le cancer de l'utérus est fréquemment lié au syndrome de Lynch.
Cancer de la prostate
- Le cancer de la prostate est parfois associé aux variations génétiques dans le gène BRCA2, surtout en cas de forme agressive ou précoce.
Mélanome (cancer de la peau)
- Le mélanome peut être familial (variations génétiques dans les gènes CDKN2A, CDK4…).
Cancer du pancréas
- Le cancer du pancréas est parfois associé à BRCA2 ou au syndrome de Lynch
Certains cancers rares sont, quant à eux, toujours d’origines héréditaires :
- Cancer gastrique diffus (forme héréditaire),
- Cancers pédiatriques rares,
- Tumeurs endocrines (néoplasies endocriniennes multiples), etc.
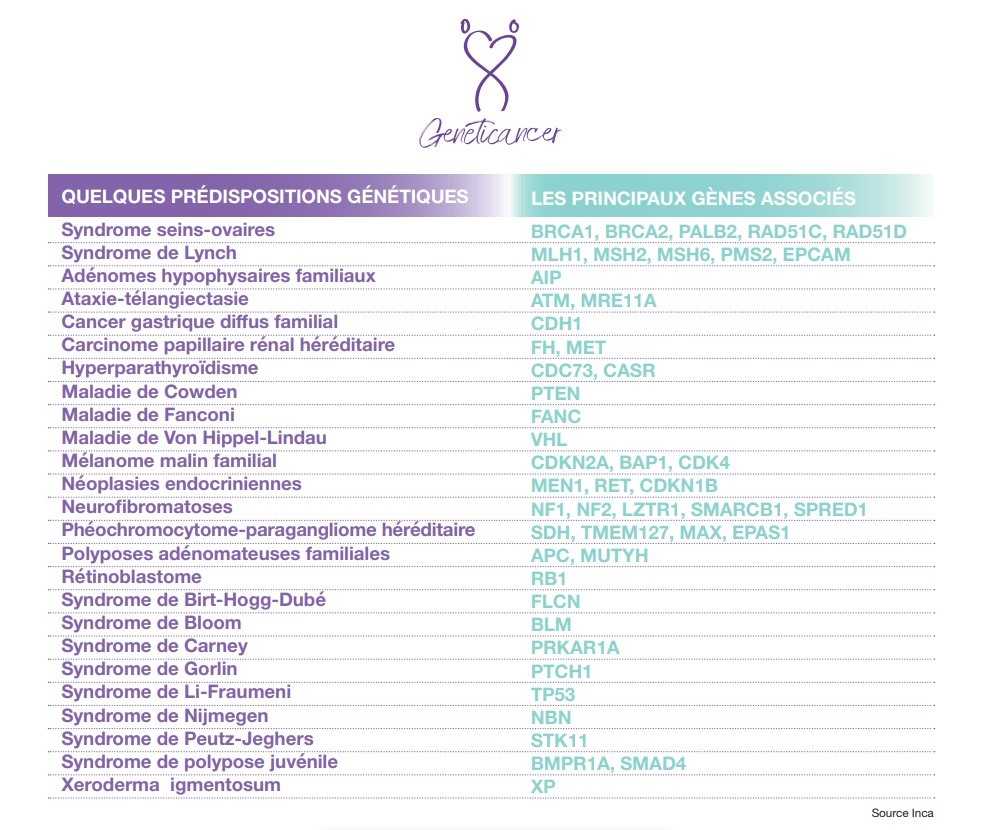
Quels sont les principaux gènes impliqués ?
Cancers du sein et de l’ovaire
- BRCA1 et BRCA2 : les plus connus.
- TP53 : syndrome de Li-Fraumeni.
- PALB2, CHEK2, ATM : risque modéré à élevé.
Cancer colorectal
- MLH1, MSH2, MSH6, PMS2 : impliqués dans le syndrome de Lynch (altération du système de réparation de l’ADN).
- APC : responsable de la polypose adénomateuse familiale (PAF).
Cancer de la prostate
- BRCA2 (et parfois BRCA1) : associés à des formes agressives.
- HOXB13 : identifié dans certaines familles à risque.
Cancer du pancréas
- BRCA2, PALB2, CDKN2A, STK11 (associé au syndrome de Peutz-Jeghers).
Mélanome
- CDKN2A : gène principal du mélanome héréditaire.
- CDK4, plus rarement impliqué.
Autres gènes liés à des syndromes rares
- TP53 (syndrome de Li-Fraumeni),
- PTEN (syndrome de Cowden),
- STK11 (syndrome de Peutz-Jeghers),
- RET (néoplasies endocriniennes multiples),
- NF1, NF2 (neurofibromatoses de type 1 et 2).
Quel est le mécanisme d’apparition d’un cancer génétique ?
Dans l’organisme, des erreurs surviennent spontanément lors de la division cellulaire. Normalement, des mécanismes de réparation et d’élimination corrigent ces anomalies.
Mais en cas de variation génétique héréditaire :
- ces mécanismes sont défaillants,
- les cellules anormales ne sont pas détruites,
- elles se multiplient, formant progressivement une tumeur.
Ces variations génétiques :
- sont présentes dès la naissance, transmises par un parent,
- se retrouvent dans toutes les cellules du corps,
- affectent des gènes de prédisposition au cancer (ex. : BRCA1, MLH1…),
- expliquent 5 à 10 % des cas de cancer.
Comment diagnostiquer une prédisposition génétique au cancer ?
Le diagnostic d’une prédisposition génétique au cancer repose sur une évaluation du risque familial et sur la réalisation d’un test génétique.
1. La consultation d’oncogénétique
Avant la consultation, un questionnaire familial est adressé au patient pour construire un arbre généalogique.
Le médecin oncogénéticien et/ou le conseiller en génétique évalue :
- Les antécédents familiaux et personnels,
- Le type et l’âge de survenue des cancers,
- Le nombre de cas dans la famille.
En fonction de ces éléments, Une consultation d’oncogénétique sera proposée et un test génétique pourra être envisagé si le risque est jugé significatif.
Cette consultation a lieu dans un centre spécialisé (CHU, centres de lutte contre le cancer...). Elle est menée par un généticien, un oncogénéticien ou un conseiller en génétique parfois accompagné d’un psychologue.
L’intérêt de la consultation est :
- d’informer sur les enjeux du test génétique,
- de recueillir un consentement éclairé si un test génétique est proposé,
- d’évaluer les bénéfices/risques psychologiques et médicaux,
- de proposer un suivi adapté.
2. Le test génétique
Décider de faire un test génétique est une décision personnelle et volontaire. Personne — même un proche animé de bonnes intentions — ne peut ou ne doit décider à votre place. Lors de la consultation d’oncogénétique, vos préoccupations et votre rythme de réflexion sont prioritaires. Il est essentiel de vous laisser le temps de choisir en toute liberté, sans pression.
Les types de prélèvements
Si vous choisissez de faire le test génétique, celui sera le plus souvent fait à partir d’une prise de sang et un prélèvement salivaire. Il sera réalisé le jour-même ou lors d’un second rendez-vous s'il apparaît nécessaire d’avoir un délai de réflexion ou s'il manque des éléments à votre dossier.
Si l’onco-généticien estime que le projet de test est prématuré. Il vous conseillera de voir un psychologue et de reprogrammer une consultation.
Le délai pour obtenir un résultat dépend de votre situation :
- Si vous êtes le premier cas de la famille (cas index) ou qu’aucune variation génétique n’a encore été identifiée, l’analyse génétique complète peut prendre plusieurs mois.
- Si une variation génétique connue existe déjà dans votre famille, le test génétique se limitera alors à la recherche de la variation génétique familiale et le résultat sera disponible plus rapidement (quelques semaines).
3. La remise des résultats
Les résultats sont remis uniquement en consultation avec un médecin ontogénéticien ou un conseiller en génétique.
Le médecin vous donnera des explications personnalisées sur :
- l’interprétation des résultats,
- les options de suivi ou de prévention possibles,
- la diffusion de l’information aux autres membres de la famille.
4. Comment prévenir et informer sa famille ?
Si une variation génétique héréditaire est identifiée, il est essentiel de :
- Prévenir les proches biologiques (parents, frères/sœurs, enfants).
- Leur proposer une consultation d’oncogénétique, pour qu’ils puissent, s’ils le souhaitent, faire le test de dépistage familial ciblé (recherche uniquement de la variation génétique identifiée). Cette démarche permet une prise en charge préventive ou un suivi médical renforcé, souvent avant l’apparition du cancer.
En cas de difficulté familiale, le service peut adresser un courrier informatif aux proches concernés.
5. Où faire ces tests ?
- Dans des centres d’oncogénétique (CHU, centres régionaux de lutte contre le cancer).
- En France, les consultations sont prises en charge à 100 % par l’Assurance Maladie, si elles sont médicalement justifiées.
- La liste des centres est disponible sur le site de l’INCa (Institut National du Cancer) : https://www.cancer.fr
Prévention : que peut-on faire ?
Différents types d’actions de prévention sont possibles :
- Prévention primaire : adopter une bonne hygiène de vie (alimentation, activité physique, sommeil…).
- Dépistage régulier : selon les recommandations personnalisées.
- Chirurgie préventive : dans certains cas (mastectomie, ovariectomie prophylactique …).
Traitement : que faire si un cancer est diagnostiqué ?
Les traitements dépendent du type de cancer.
Pour plus d’informations sur les traitements des différents types de cancer, vous pouvez consulter la page thématique « Cancer » de notre site internet ou bien le site de l’Institut national du cancer : https://www.cancer.fr/personnes-malades/parcours-de-soins/principaux-traitements
Consulter aux HCL
- Service de génétique (Hôpital Femme Mère Enfant)
- Service d'hépatogastroentérologie (Hôpital Edouard Herriot)
- Le cancer, une maladie héréditaire ? - Vidéo
- Génétique à l'hôpital Femme Mère Enfant - Vidéo
- Services dédiés à la prise en charge du cancer - Page
- Institut de cancérologie des HCL - Rubrique
- Cancer - Rubrique
- Soins et spécialités - Rubrique
Vidéo de captation de la soirée d’échanges et témoignages sur les cancers génétiques du 10 avril 2025 organisée par une patiente partenaire de Croix Rousse avec des personnels HCL (Dr Cortet, N Piazzon IPA, Anne Bulliart, psychologue à l'hôpital de la Croix-Rousse et Dr Calavas de l'hôpital Edouard Herriot) et des associations (Ligue contre le cancer, Genéticancer…).
