Diagnostic de l'embolie amniotique
L’embolie amniotique correspond au passage imprévisible de liquide amniotique dans la circulation maternelle. Dans la plupart des cas, elle survient au moment du travail pendant l’accouchement. Les éléments fœto-placentaires passent dans le sang maternel via les veines placentaires ou au cours de déchirures de l’utérus ou du col. D’après les estimations, l’embolie amniotique est la troisième cause de mortalité maternelle (12 % des décès), soit moins d’une dizaine de cas chaque année en France (1).
Le passage de liquide amniotique dans le sang maternel peut provoquer une obstruction pulmonaire, une détresse respiratoire aiguë, une coagulation intravasculaire disséminée (CIVD), soit la formation de petits caillots dans les vaisseaux sanguins de l’organisme, responsables d’hémorragies majeures. Les signes cliniques sont le plus souvent brutaux, entraînant une insuffisance cardiaque pouvant aller jusqu’à l’arrêt cardio-respiratoire d’emblée, en cas de CIVD, une défaillance multiviscérale, ou des troubles neurologiques. Ces symptômes isolés ou associés peuvent être précédés de douleurs thoraciques, de vertiges, de nausées, d’une sensation de mort imminente et de vomissements.
Diagnostiquer l’embolie amniotique n’est pas aisé. L’autopsie, qui permet de révéler la présence d’éléments fœto-placentaires dans les poumons, est l’unique diagnostic de certitude. Le recours à une autopsie n’est pas systématique, dans ce cas ou quand la patiente est réanimée, il peut être utile de réaliser des prélèvements maternels à visée diagnostique. Quand l’issue n’a pas été fatale, le diagnostic d’orientation ou d’exclusion fait appel à l’analyse biochimique du sang et à l’analyse cytologique des sécrétions bronchiques. C’est ici qu’intervient l’expertise du CHU de Lyon.
De l’importance du diagnostic en médecine
Au sein du laboratoire de biologie médicale multisite des HCL (LBMMS), les Dr Catherine Boisson-Gaudin et Magali Pettazzoni ont acquis une expérience précieuse. Elles analysent les prélèvements en provenance de toute la France, soit environ deux cents échantillons chaque année. Le liquide amniotique, dans lequel baigne le fœtus, est composé d’eau (à plus de 96 %), de cellules fœtales et amniotiques, de lanugo (2), de graisses et de mucus. Un marqueur, l’IGFBP1, est présent dans le liquide amniotique tout au long de la grossesse. En cas de suspicion d’embolie amniotique, la recherche de ce marqueur spécifique peut être le témoin du passage antérieur de liquide amniotique dans le sang maternel. « Mais sa durée de vie est de vingt-quatre heures », précise la Dr Catherine Boisson-Gaudin.
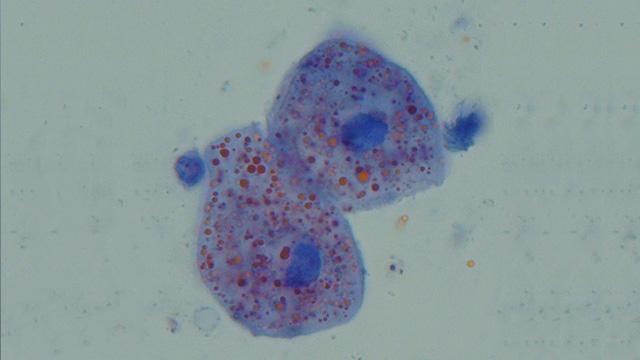
N.B. : La présence de ces cellules, typiques du liquide amniotique de fin de grossesse, est un argument en faveur du passage de liquide amniotique dans l’organisme maternel, donc d’une probable embolie amniotique.
La recherche de ce marqueur peut s’avérer faussement négative, par exemple en cas de transfusion massive avant la réalisation des prélèvements sanguins à visée diagnostique. L’analyse des sécrétions bronchiques, quant à elle, « ajoute un faisceau d’arguments supplémentaire qui permet d’affiner le diagnostic ». Son résultat peut en effet permettre d’exclure cette étiologie (étude des causes de la maladie) si aucune trace de matériel fœtal n’est retrouvée.
Plus des trois quarts des décès maternels se produisent en unités de réanimation ou de soins intensifs. Pour les équipes soignantes, les familles endeuillées, les mères sauvées, dont certaines souffrent de séquelles neurologiques graves, et leurs proches, déterminer la cause du décès ou de l’accident permet de mettre des mots sur la tragédie. « Ce diagnostic répond à la détresse », résume la biologiste et praticienne hospitalière. On comprend, dès lors, l’importance de cette activité de recours dont les HCL sont, aujourd’hui en France, les seuls garants.
(1) Entre 2013 et 2015, 262 morts maternelles ont été enregistrées en France, soit un ratio de mortalité maternelle jusqu’à un an de la fin de la grossesse de 10,8 décès pour cent mille naissances vivantes. Enquête nationale confidentielle sur les morts maternelles, Santé publique France, janvier 2021. Accessible sur le site : www.santepubliquefrance.fr
(2) Fin duvet recouvrant le corps du fœtus, du troisième mois à la fin de la grossesse.
- Laboratoire de biologie médicale et d’anatomie pathologique - Page
- Couple et nouveau-né - Rubrique
- Votre parcours de grossesse - Page
- Soins et spécialités - Rubrique
