Luxation et instabilité de l'épaule
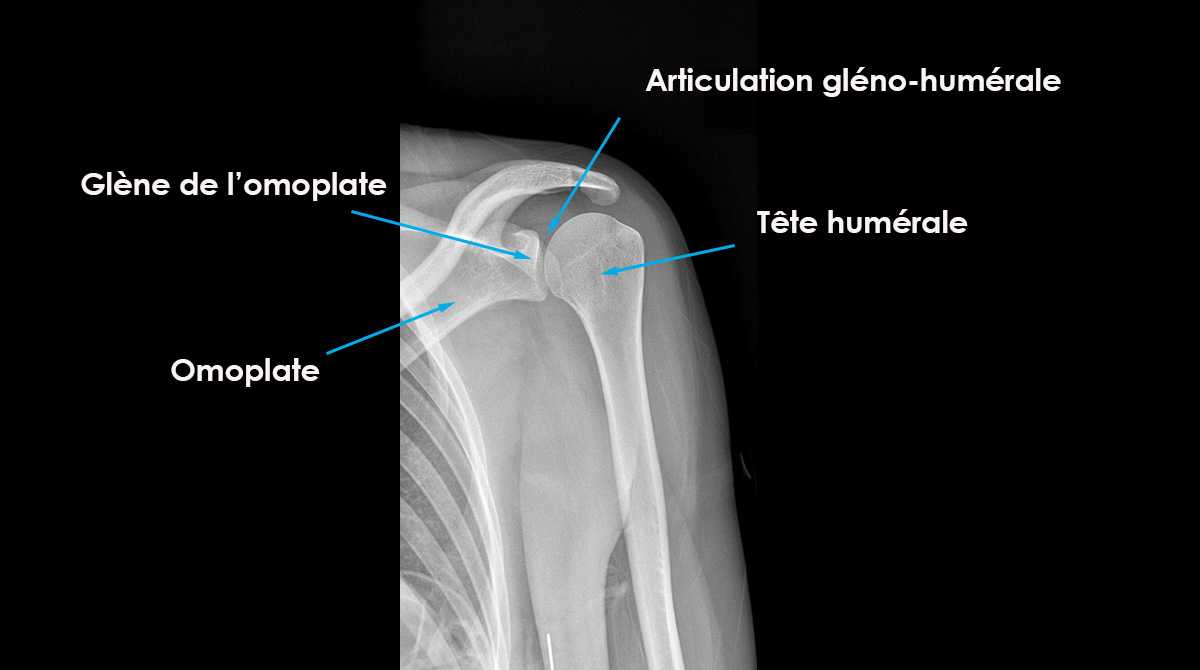
Qu'est-ce que l’articulation gléno-humérale ?
Située au niveau de l’épaule, l’articulation gléno-humérale permet le mouvement entre la tête de l’humérus (sphérique) avec la glène de l’omoplate qui est en forme d’assiette légèrement concave.
Cette anatomie permet un arc de mobilité très important. La contrepartie à cette mobilité est un risque accru d’instabilité en comparaison à d’autres articulations du corps humain. La stabilité est donc assurée par la capsule articulaire, par les ligaments tendus entre l’omoplate et l’humérus, et un bourrelet fibreux qui se situe autour de la glène.
Qu’est-ce qu’une luxation d’épaule ?
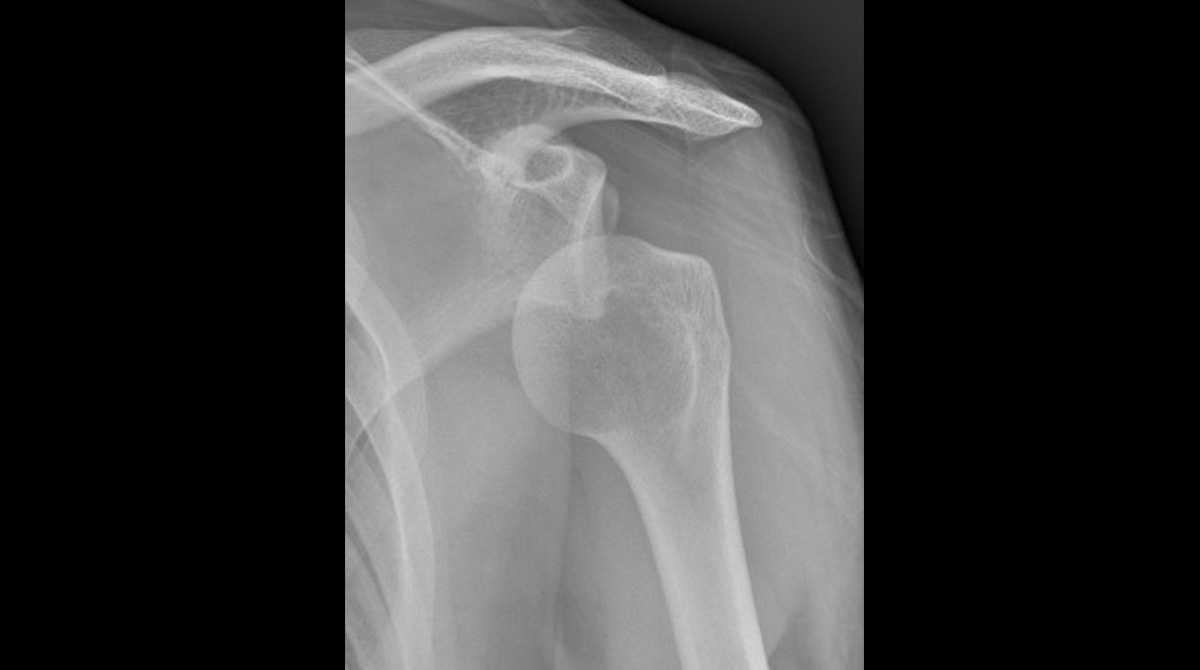
À la suite d'un traumatisme (une chute par exemple) ou plus rarement dans le cadre d’une crise d’épilepsie, l’épaule peut se déboiter, on parle de luxation gléno-humérale.
Cette luxation peut être antérieure, la tête de l’humérus passe en avant de l’omoplate, ou plus rarement postérieure (plus souvent associée aux crises d’épilepsie).
Lors de ce traumatisme, les structures stabilisatrices sont arrachées lors du passage de la tête humérale.
Comment faire le diagnostic et comment traiter une luxation d’épaule ?
Une radiographie est réalisée pour confirmer les signes cliniques orientant vers une luxation d’épaule, et éliminer une fracture associée.
Une réduction est à réaliser dans les plus brefs délais, après avoir confirmé le diagnostic, le plus souvent dans un centre d’urgence où la radiographie diagnostique a été réalisée.
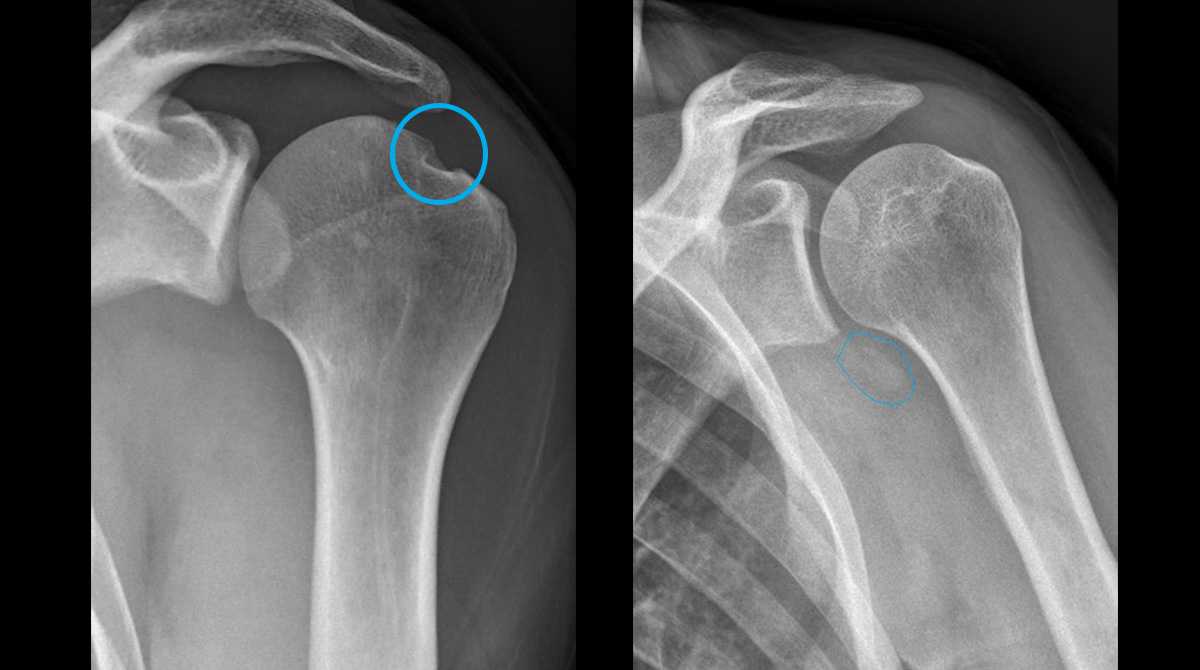
Une fois la réduction réalisée, une radiographie est faite pour confirmer la bonne remise en place de l’épaule. Des stigmates de la luxation peuvent être visibles sur la radio. Une lésion du rebord inférieur de la glène sera appelé lésion de « bankart ». Cela est souvent associé à une impaction de la tête de l’humérus sur cette glène ce qui va parfois créer une encoche sur la tête de l’humérus, on parle d’encoche de Malgaigne ou Hill-Sachs.
Une immobilisation après réduction est nécessaire pour limiter les douleurs et laisser cicatriser les structures stabilisatrices de l’épaule. Sa durée varie de 10 jours à 6 semaines selon l’âge et l’activité de chacun. S’en suit une rééducation pour récupérer les mobilités de l’articulation.
Par ailleurs, chez le sujet de plus de 40 ans, une luxation de l’épaule est à risque d’occasionner une rupture traumatique des tendons de la coiffe des rotateurs. Une échographie spécialisée précoce ainsi qu’un examen clinique précis sont préconisés afin de ne pas méconnaître une telle lésion, qui dans certains cas nécessite une réparation chirurgicale dans les mois qui suivent.
L’évolution vers l’instabilité chronique
En cas de mauvaise cicatrisation des stabilisateurs de l’épaule, ce premier épisode de luxation traumatique peut mener à l’installation d’une instabilité chronique c’est-à-dire un terrain favorable à la luxation de l'épaule lors de traumatismes de moins en moins violents voire des instabilités sévères lors de simples gestes du quotidien.
Cette instabilité est souvent source d’inconfort et limitante dans certaines activités notamment chez les sujets jeunes et sportifs. Elle peut enfin mener à plus long terme à une usure de l’articulation (arthrose gléno-humérale post-instabilité de l’épaule).
Une première luxation survenue dans l’adolescence, la pratique de sport d'armes en compétition, la présence d’une hyper laxité ou la présence de stigmates de luxation à la radiographie sont des facteurs de risque de développer une instabilité de l’épaule après un premier épisode de luxation.
Quels examens complémentaires réaliser pour en faire le bilan ?
Un bilan radiographique de face des trois rotations avec un profil de Lamy et un profil de bernageau est le bilan minimum. Il sera parfois complété par un arthroscanner ou une IRM selon le contexte.
Ces examens permettent d’aider le chirurgien orthopédiste spécialiste de l’épaule à savoir quelle intervention proposer au patient pour stabiliser son épaule et éventuellement traiter les lésions associées.
Comment traiter une instabilité chronique antérieure de l’épaule ?
Plusieurs techniques ont été décrites. La technique que nous privilégions est la butée coracoïdienne antérieure vissée, ou intervention dite de Latarjet.
Le but de cette intervention est de transposer un morceau de l’omoplate, la coracoïde, sur laquelle est insérée le tendon conjoint du biceps et de venir le fixer à la partie antérieure de la glène. Elle représente l’intervention actuellement la plus efficace pour stabiliser l’épaule en avant.
Son principe est un triple verrouillage :
- osseux (butée),
- tendineux (effet hamac du tendon conjoint sur le sous scapulaire),
- et ligamentaire (plastie capsulaire antérieure).
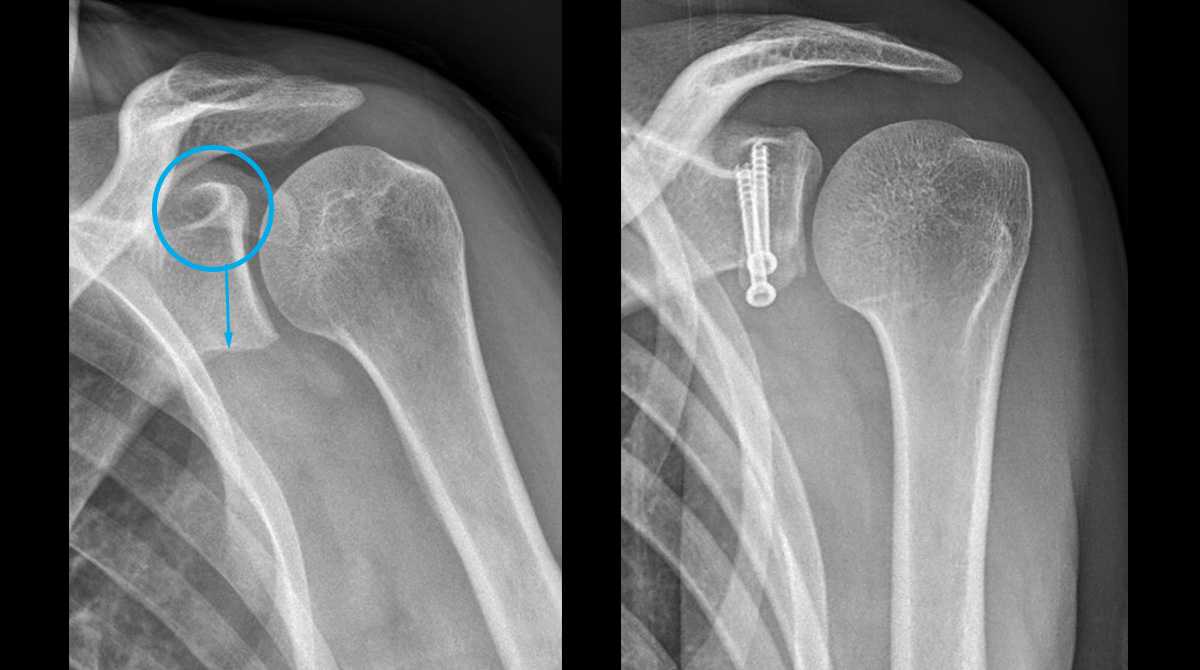
L’instabilité antérieure peut, dans certains cas bien précis, répondre à une stabilisation arthroscopique type Bankart.
Enfin, l’instabilité postérieure pourra être solutionnée par une butée iliaque postérieure vissée, ou bien par un Bankart postérieur arthroscopique selon les lésions constatées.
Quelles sont les suites opératoires après une butée d’épaule de type Latarjet ?
La grande majorité de ces interventions sont réalisées en ambulatoire, en collaboration avec des prestataires de santé qui assurent le lien entre la sortie de l’hôpital et les premiers jours à domicile.
Une attelle coude au corps souple est portée une quinzaine de jours, des soins de pansement sont réalisés pendant 2 semaines.
La rééducation est à débuter dans les jours qui suivent l’intervention par un protocole d’auto rééducation visant à récupérer la souplesse, parfois associée à de la kinésithérapie.
Il est interdit de forcer sur le bras opéré pendant 3 mois, date à laquelle la butée doit être consolidée.
Quelles sont les résultats et les complications de la butée d’épaule ?
Ces chirurgies, en l’absence de complications, permettent une stabilisation efficace de l’épaule dans la majorité des cas, et une récupération des mobilités de l’épaule normales ou quasi-normales.
L’hyperlaxité ligamentaire (anomalie constitutionnelle responsable d’une souplesse excessive des ligaments de l’épaule) est un facteur de plus haut risque de récidive d’instabilité après stabilisation chirurgicale.
Les complications sont rares. Parmi les plus fréquentes, la capsulite de l’épaule qui correspond à une raideur de l’épaule. Dans ce cas, la récupération des amplitudes sera plus longue. Parmi les plus rares et les plus graves, les lésions nerveuses ou artérielles et les infections.
Consulter aux HCL
- Service de chirurgie orthopédique du membre supérieur-sos mains (Hôpital Edouard Herriot)
- Service de chirurgie orthopédique et médecine du sport (Hôpital de la Croix-Rousse)
- Service de chirurgie orthopédique et traumatologie (Hôpital Lyon Sud)
- Consultation de chirurgie orthopédique de la main et du membre supérieur (Hôpital de la Croix-Rousse)
- Rupture de la coiffe des rotateurs de l’épaule - Fiche santé
- Soins et spécialités - Rubrique
- Arthrose de l’épaule (omarthrose) - Fiche santé
