Le service de soins intensifs et néonatalogie de l'hôpital Lyon Sud prend en charge des nouveau-nés, à terme ou prématurés, et ce dans le cadre du réseau périnatal Aurore qui réunit plusieurs maternités de la Région Auvergne Rhône-Alpes.
Le service de néonatologie et de réanimation néonatale de l'HFME prend en charge des nouveau-nés qu'ils soient à terme ou prématurés, et ce dans le cadre du réseau Aurore qui regroupe un ensemble de maternités publiques et privées de la Région Auvergne Rhône-Alpes.
L’Escale est le service de médecine physique et réadaptation pédiatrique des HCL.
Centre de référence du bassin sud de la métropole lyonnaise, le service de gériatrie remplit une triple mission de soins auprès des personnes âgées, d'enseignement et de recherche.
Il s’agit d’un service de consultation qui couvre différentes spécialités en santé au travail.
Le service de médecine de la reproduction des HCL est un des services français les plus importants dans l’accompagnement des couples rencontrant des difficultés à avoir un enfant. L’équipe médicale et soignante sera heureuse de vous accueillir au sein du service, où les maitres mots sont compétence, disponibilité et dévouement.
Le service hospitalo-universitaire d'Allergologie et d'Immunologie Clinique de l'hôpital Lyon Sud animé par une équipe de soignants, d’allergologues et de dermatologues est un centre d’expertise et de recours en allergologie et immunologie.
Le service d’imagerie de l'hôpital Lyon Sud est un service polyvalent très actif (plus de 117 000 actes par an dont 45 000 médicalisés), centré sur l’oncologie, le dépistage, le diagnostic et l’imagerie interventionnelle.
Bronchiolite : un nouveau traitement préventif pour protéger les bébés
Bronchiolite : un nouveau traitement préventif pour protéger les bébés
Jusqu'à récemment, la prévention reposait uniquement sur le respect de règles d'hygiène rigoureuses. Aujourd'hui, un nouveau traitement préventif efficace et gratuit permet de protéger les bébés et éviter les formes graves de bronchiolite.
Abonnez-vous à Parlons santé ! La lettre d’info qui prend soin de vous, à la chaine YouTube des HCL et suivez-nous sur les réseaux sociaux !
Des ondes électriques pour traiter les troubles du rythme cardiaque

Essoufflement, fatigue, palpitations… Les conséquences de la fibrillation atriale altèrent la qualité de vie des patients concernés.
Fibrillation atriale : des conséquences importantes pour le patient
C’est l’un des effets du vieillissement cardiaque, mais aussi de l’évolution de la plupart des maladies du cœur. La fibrillation atriale résulte d’une activation électrique très rapide, désordonnée et chaotique des oreillettes.
Les conséquences ? Une gêne fonctionnelle importante pour le patient, qui souffre d’essoufflement, de fatigue et de palpitations, le tout associé au risque de développer une insuffisance cardiaque ou de faire un accident vasculaire cérébral nécessitant un traitement par des anticoagulants au long cours. Le traitement curatif vise à normaliser le rythme cardiaque et ainsi empêcher l’apparition de caillots de sang.
Lorsque les médicaments anti-arythmiques sont inefficaces, le traitement de référence est la procédure dite « d’ablation » des foyers arythmogènes responsables de la fibrillation atriale. Jusqu’à présent aux HCL, la maladie était traitée par des techniques conventionnelles d’ablation utilisant des énergies thermiques : le chaud de la radiofréquence et le froid de la cryoablation. Une autre technique est désormais possible : la technique d'ablation par électroporation, qui utilise un champ électrique pulsé et non plus une énergie thermique.
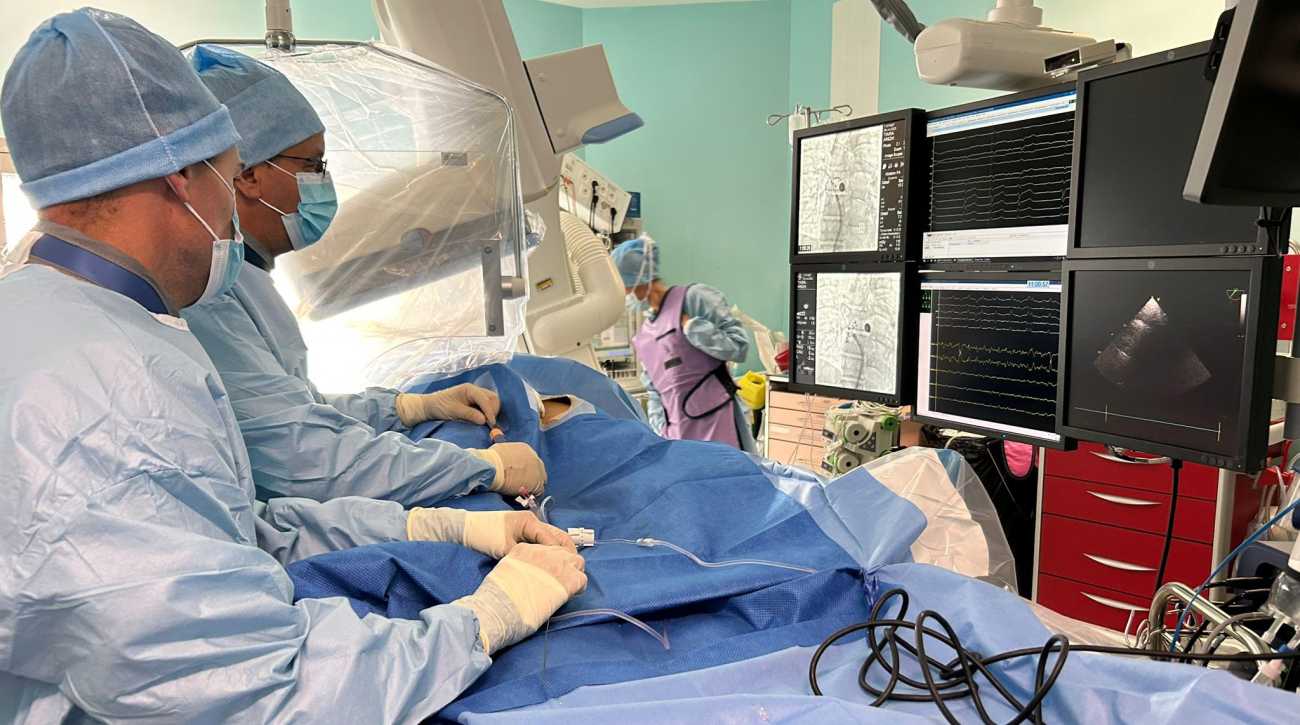
« Cela consiste à produire des ondes électriques de haut voltage (2 000 volts, NDLR), en quelques millisecondes, pour ouvrir de façon irréversible des pores à l'échelle nanométrique dans les membranes des cellules cardiaques ciblées, ce qui entraîne leur destruction », explique le Dr Samir Fareh, rythmologue à l’hôpital de la Croix-Rousse.
Un nouveau paradigme
L’approche est réalisée dans l’oreillette gauche en utilisant un système de sonde manipulable délivrant l’énergie via un cathétérisme veineux fémoral. Cette nouvelle procédure d’ablation s’attaque spécifiquement aux tissus cardiaques dysfonctionnels, de manière pérenne et efficiente, sans affecter les tissus environnants, notamment l’œsophage, le nerf phrénique, le nerf vagale, et tout en respectant l’intégrité de la veine pulmonaire.
Depuis février 2023, la technique est proposée aux patients du service de cardiologie de l’hôpital de la Croix-Rousse. En moyenne, ce sont environ une douzaine de patients qui sont opérés chaque mois.
D’après le Dr Samir Fareh, les résultats de l’électroporation publiés (1) et le retour d’expérience issu de la pratique quotidienne confirment une efficacité au moins équivalente à celle des traitements conventionnels utilisant les énergies thermiques, avec des effets secondaires moindres.
« Il n'y a aucun dommage pour les tissus collatéraux non cardiaques, alors qu'avec les techniques actuelles il existe un risque, rare mais grave, de complications touchant les tissus voisins, principalement l'œsophage et le nerf phrénique. Nous ne constatons pas d’effet de sténose sur les veines pulmonaires. L’intervention est simplifiée et plus courte, moins de 40 minutes contre près d’une heure trente avec les autres techniques », soutient-il.
Et de conclure : « Pour le rythmologue, la technique est moins fatigante et plus sereine et, pour le patient, la prise en charge et la récupération sont plus rapides. »
La prise en charge des pathologies cardiaques aux HCL
Les HCL proposent une prise en charge pour tous, de l ensemble des pathologies cardiaques médicales et chirurgicales, à partir des techniques les plus éprouvées comme les plus innovantes, au sein de trois hôpitaux :
(1) Maan A, Koruth J. Pulsed Field Ablation: a New Paradigm for Catheter Ablation of Arrhythmias.
Curr Cardiol Rep. 2022 Feb;24(2):103-108. doi: 10.1007/s11886-021-01630-z. Epub 2022 Mar 2. PMID: 35235146.
Durant la Semaine du cœur, 2 rendez-vous à ne pas manquer aux HCL avec des ateliers sans rendez-vous et des dépistages offerts pour vous informer sur les facteurs de risques cardio-vasculaires !

Le service d’anesthésie-réanimation de l’hôpital Louis Pradel intervient lors des 5 000 interventions chirurgicales et procédures invasives réalisées chaque année par les chirurgiens, les cardiologues et les pneumologues de l’établissement.
Le service d’anesthésie-réanimation de l’hôpital Femme Mère Enfant intervient lors des 14 000 interventions chirurgicales (9 000 pédiatriques et 5 000 en gynécologie et médecine de la reproduction) et 4 500 accouchements réalisés chaque année par les chirurgiens et les obstétriciens de l’établissement.
Le cancer chez l’enfant est une maladie rare qui représente moins de 3 % de l’ensemble des cancers. Pour leur offrir la meilleure prise en charge par des experts reconnus dans des conditions optimales, les enfants sont soignés au sein d’un bâtiment spécialisé, l’Institut d’Hématologie et d’Oncologie Pédiatrique.
Le service est dédié à la prise en charge de pathologies digestives et hépatiques de l’enfant, d’un caractère chronique et grave.
Le service d'hématologie de l'hôpital Lyon Sud est un centre de référence pour les maladies du sang (onco-hématologie, hématologie générale) spécialisé dans les hémopathies lymphoïdes et dans les pathologies myéloïdes et l'allogreffe.
Le service de gynécologie-obstétrique de l’hôpital Femme Mère Enfant assure la prise en charge de la grossesse, dans une maternité hautement sécurisée (de niveau III) ainsi que la prise en charge de toutes les pathologies gynécologiques et mammaires, cancéreuses ou non.
Le service de chirurgie gynécologique et cancérologique - obstétrique de l'hôpital Lyon Sud prend en charge toutes les pathologies gynécologiques et mammaires, cancéreuses ou bénignes comme l'endométriose notamment. La maternité de type 2B avec son Centre Pluridisciplinaire de Diagnostic Prénatal (CPDPN) et en collaboration directe avec le service de soins intensifs et néonatalogie, assure le s
Le département de génétique médicale des HCL inclut un service de consultations de génétique et un laboratoire de génétique.
Le service d'epileptologie clinique, des troubles du sommeil et de neurologie fonctionnelle de l'enfant offre une expertise clinique de renommée internationale et réalise toutes les investigations neurophysiologiques grâce à une technologie de pointe et des compétences médicales d’excellence.
Le service d'Endocrinologie-Diabète-Nutrition est spécialisée dans la prise en charge du diabète, des complications sévères du diabète, du diabète gestationnel mais également dans la prise en charge de l’obésité, des pathologies thyroïdiennes, insuffisances surrénaliennees et pathologies hypophysaires.
Le service prend en charge toutes les pathologies endocriniennes et métaboliques de l’enfant et de l’adolescent et les maladies pédiatriques communes. Il est le siège de deux centres de référence nationaux des maladies rares (développement génital et syndrome de Mac Cune Albright). Il fait partie du Centre intégré de l’obésité.
Le service de dermatologie de l'hôpital Lyon Sud traite les maladies cutanées graves incluant les mélanomes, les lymphomes cutanés, les autres cancers de la peau ainsi que les maladies inflammatoires sévères.
Le service rassemble toutes les compétences chirurgicales et anesthésiques concernant les chirurgies urologique, génitale, viscérale, thoracique, néonatale, oncologique et transplantations rénale et hépatique de l'enfant, ainsi que les urgences chirurgicales.
Le service de chirurgie digestive et oncologique de l’hôpital Lyon Sud prend en charge les maladies et les cancers du tube digestif (œsophage, estomac, colon, rectum, péritoine) et hépato-bilio-pancréatique (foie, vésicule biliaire, pancréas).
Un exoscope utilisé pour la première fois en France en neurochirurgie pédiatrique

Avec leur tenue stérile bleue et leurs lunettes noires, ils ont comme un air de "blouses brothers". Depuis l’arrivée d’un exoscope, en mars, à l’hôpital Femme Mère Enfant, les agents officiant au bloc opératoire pour les interventions en neurochirurgie pédiatrique ont dû légèrement modifier leur tenue de bloc.
A leur traditionnelle blouse, s’est ajouté un accessoire désormais indispensable : des lunettes noires pour voir en 3D, comme au cinéma. C’est l’une des particularités de l’exoscope, qui diffuse en direct des images en trois dimensions de l’opération en cours.
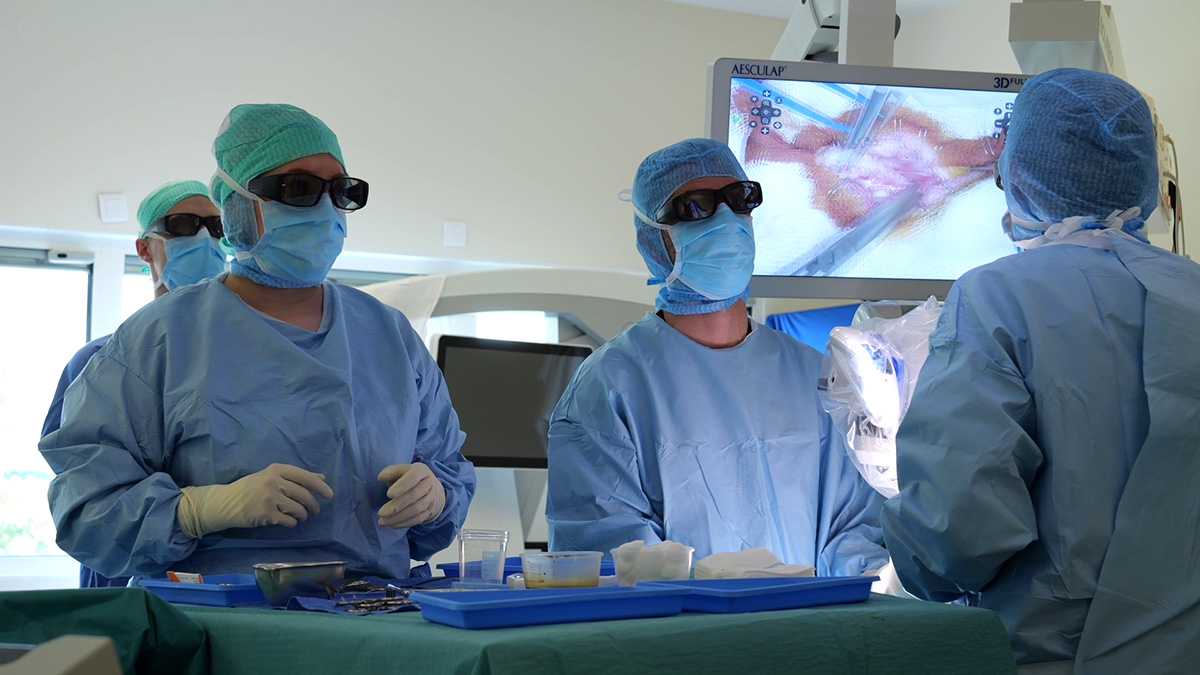
Super microscope, utilisé pour la microchirurgie non-profonde, cet appareil dernier cri rassemble en un seul dispositif les avantages de différentes technologies utilisées au bloc opératoire telles que l'exoscopie, la microscopie ou les robots chirurgicaux. Avec une caméra digitale installée au bout d’un bras robotisé, il permet de contrôler les mouvements, la position et l'angle de vision. Il diffuse également de la lumière. Les images, elles, sont instantanément projetées, en 3D donc, sur des écrans visibles par tous.
Une plus-value pour les soignants comme pour les patients
« L’exoscope est un outil de microchirurgie qui augmente la qualité de vision au cours d’une intervention, non-seulement pour le chirurgien, mais aussi pour l’ensemble de l’équipe. Pour la première fois, tous les agents présents au bloc, assistants, IBODE, anesthésistes, ainsi que, régulièrement, des internes ou étudiants, peuvent visualiser exactement, avec les bons reliefs, ce que voit le chirurgien opérateur. Il y a donc une plus-value à la fois pédagogique, pour la formation des futurs chirurgiens, et en termes de réactivité, puisque les agents du bloc, en sachant précisément où en est l'opération, peuvent mieux en anticiper les différentes étapes », loue le Pr Federico DI ROCCO.
Le service de neurochirurgie pédiatrique qu’il dirige est le premier service pédiatrique, en France, à bénéficier d’un exoscope. La machine, baptisée Aesculap AEOS, conçue par la société allemande B. Braun, a été en grande partie financée grâce au soutien de la Fondation HCL. Son appel aux dons a permis de collecter les trois-quarts du montant total de l’exoscope, dont le coût s’élève à plus de 300 000 €. Si les donateurs (Groupama et la Fondation Groupama, le Groupe Apicil, la Maison Hermès, la Fondation Solidarités by Crédit Agricole Centre-est et l’association Les Etoiles Filantes, notamment) se sont montrés généreux, c’est parce qu’au-delà du bénéfice pour les soignants, cet outil haut de gamme apporte surtout un réel bénéfice aux patients.
A terme, d’autres services pourraient en bénéficier, y compris pour des patients adultes
« Touchant au cerveau, au rachis ou à la moelle épinière, le traitement neurochirurgical est complexe et met en jeu la survie, et surtout la survie sans séquelles de l’enfant. Il vise à éliminer une tumeur cancéreuse ou à corriger une déformation ou malformation. La difficulté, lorsqu’il faut réaliser l’exérèse de la tumeur ou l’ablation de la malformation, c’est la préservation du tissu sain autour. Sur la zone concernée, parfois minuscule, l’exoscope permet d’élargir le champ de vision, de mieux appréhender la profondeur, grâce à la 3D, ainsi que de garder en mémoire la position sur laquelle travaille le chirurgien. Il améliore donc la précision et la sûreté du geste, préservant toutes les possibilités de bon développement psychomoteur de l’enfant », reprend le Pr DI ROCCO.
Par la main du neurochirurgien, une trentaine de chirurgies non-profondes du cerveau, du rachis et de la moelle épinière ont déjà été, depuis mars, réalisées sous exoscope, dont l’utilisation, dixit le Pr DI ROCCO, « est désormais routinière » par le service de neurochirurgie pédiatrique de l’hôpital Femme Mère Enfant. Prenant en charge des patients de tout âge, de 0 à 18 ans, celui-ci envisage, à court terme, une centaine d’opérations annuelles avec l’appareil robotisé. A moyen terme, d’autres services pourraient en bénéficier, y compris chez l’adulte, pour de la chirurgie uro-viscérale ou orthopédique, notamment. L’utilisation de l’imagerie devrait également se développer, avec l’intégration d’autres images aux écrans (IRM pré-opératoire, images anatomiques en réalité augmentée, etc.).
« Nous sommes ravis que le premier système Aesculap AEOS sur le sol français soit installé aux Hospices Civils de Lyon, établissement de très haut niveau d’expertise médicale. C’est aussi le premier système dédié à la pédiatrie en Europe. En tant que Groupe européen d’envergure mondial, véritable multi-spécialiste des technologies de santé, nous nous engageons au quotidien auprès de notre client et partenaire les HCL pour répondre à ses besoins en termes d’innovation. Accélérer le développement et l’attractivité de nos clients est un des engagements fondamentaux de notre promesse client. Le système Aesuclap AEOS utilisé par les équipes médicales des HCL permet une prise en charge de plus grande qualité des patients de la région lyonnaise, et ce dès maintenant ! », Christelle GARIER-REBOUL, Présidente de B. Braun France
Grâce au soutien de la Fondation HCL et de ses mécènes, l’établissement lyonnais est le premier en France à se doter, au niveau pédiatrique, de cet appareil haut de gamme.
Opérer les tumeurs cérébrales pédiatriques avec précision - Fondation HCL

Pancréatectomie
Pancréatectomie
Qu’est-ce que le pancréas ?
Le pancréas est une glande à la fois endocrine et exocrine, c’est-à-dire qui sécrète des hormones (dont l’insuline qui rentre dans la régulation du taux de sucre) et des enzymes pancréatiques qui participent à la digestion.
Il est intimement attaché au duodénum (la première partie de l’intestin) et est traversé par la voie biliaire principal qui permet de drainer la bile produite par le foie dans l’intestin.
Dans quels cas doit-on l’enlever (en partie le plus souvent) ?
La présence d’une tumeur, maligne ou bénigne, peut nécessiter d’enlever une partie (cas le plus fréquent) ou la totalité du pancréas.
Quelles types d’interventions peuvent être réalisées ?
Les interventions réalisées sont soit une énucléation (ablation de la tumeur seule), soit une duodeno pancréatectomie céphalique (on enlève la partie du pancréas qui est intimement lié au duodénum, à droite , c’est la « tête » du pancréas), soit une pancréactomie gauche avec le plus souvent ablation de la rate dans le même temps (car elle est est très proche du pancréas.) De façon moins fréquente, on peut enlever tout le pancréas.
Ces interventions sont le plus souvent réalisées par laparotomie, c’est-à-dire par une grande incision.
Quelles sont les risques de ces interventions ?
Le pancréas est une glande fragile qui secrète des enzymes ; après avoir été sectionné, il peut exister une fuite de liquide pancréatique : il s’agit d’une fistule pancréatique. Pour permettre son bon écoulement et diminuer le risque de formation d’abcès, des drainages sont mis en place après l’intervention. De nombreux vaisseaux sont exposés pendant l’intervention, d’où un risque d’hémorragie pendant ou après celle-ci avec parfois nécessité de transfusion, de traitement radiologique ou plus rarement de reintervention chirurgicale.
Par ailleurs la reprise de l’alimentation peut parfois être difficile du fait d’une paralysie au moins temporaire de l’estomac.
La chirurgie pancréatique est une chirurgie « lourde » et comporte des risques moins spécifiques notamment la pneumopathie et les phlébites. La mobilisation précoce, les exercices respiratoires et la reprise précoce de la marche diminuent considérablement ces risques.
Quels sont les conséquences d’une ablation partielle ou totale du pancréas ?
L’ablation de tout le pancréas (rare) a pour conséquence :
-l’absence de sécrétion d’enzyme pancréatique, ce qui entraine un défaut d’absorption des aliments ; cela se corrige avec la prise d’enzymes pancréatiques en gélules au moment des repas
-un diabète par absence de sécrétion d’insuline, nécessitant un traitement spécifique par insuline.
Après une ablation partielle du pancréas, on peut observer les mêmes conséquences mais de façon inconstante et d’une moindre intensité
- Service de chirurgie endocrinienne (Hôpital Lyon Sud)
Le service 3P « Promotion, Prévention, Santé Populationnelle » a pour but d'agir en prévention et promotion de la santé au bénéfice des patients et usagers et plus largement des citoyens du grand Lyon, mais aussi des professionnels hospitaliers ainsi que d'adapter les parcours de santé aux personnes ayant des besoins spécifiques (handicap, précarité, périnatalité et toute petite enfance etc.).<
Ostéoporose : savoir repérer les signes d'alerte !
Ostéoporose : savoir repérer les signes d'alerte !
Abonnez-vous à Parlons santé ! La lettre d’info qui prend soin de vous, à la chaine YouTube des HCL et suivez-nous sur les réseaux sociaux !
Prise en charge des patients traumatisés graves
Prise en charge des patients traumatisés graves
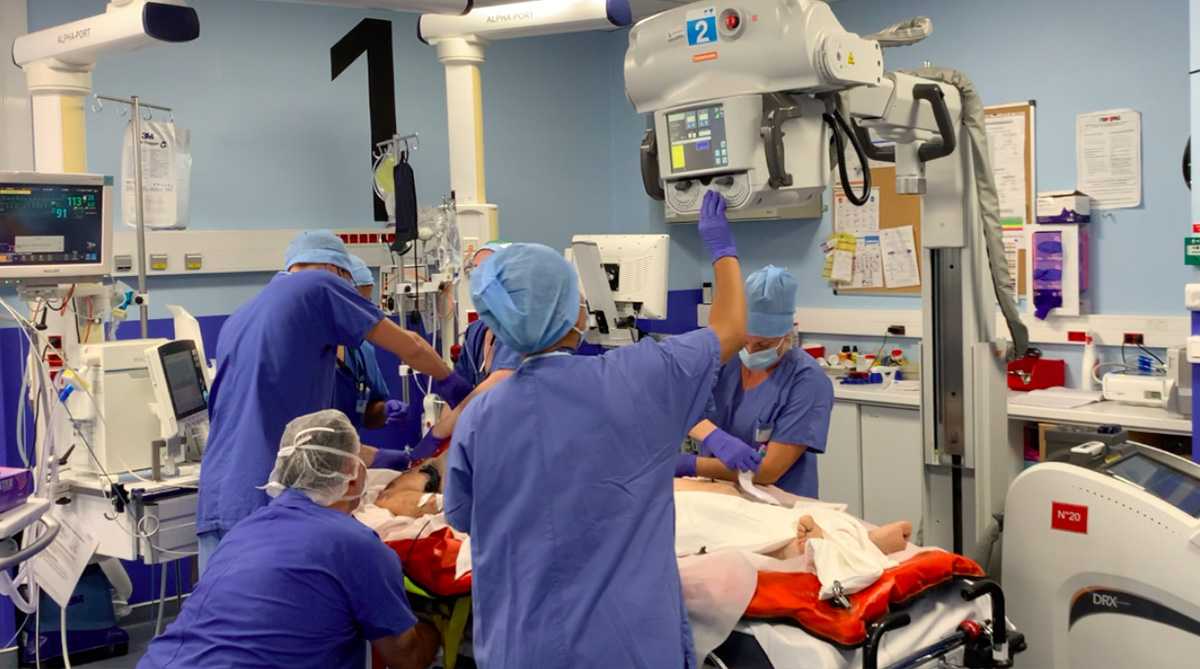
Qu’est-ce que « le déchocage » ?
Il s’agit du cœur névralgique du Trauma Center. C’est une salle d’accueil dans laquelle est effectuée la première prise en charge hospitalière après un traumatisme violent (accident de la route, accident de travaux, tentative de suicide …). Les patients y sont amenés par le SAMU et/ou les pompiers après une tentative de stabilisation de leur état sur place afin d’être transportables. Il est constitué de plusieurs postes équipés d’un brancard, d’un respirateur ainsi que de quoi monitorer les paramètres vitaux des patients.
Une fois les équipes de secours arrivées au déchocage, le relais est pris par l’équipe dédiée multidisciplinaires médico-chirurgicale.
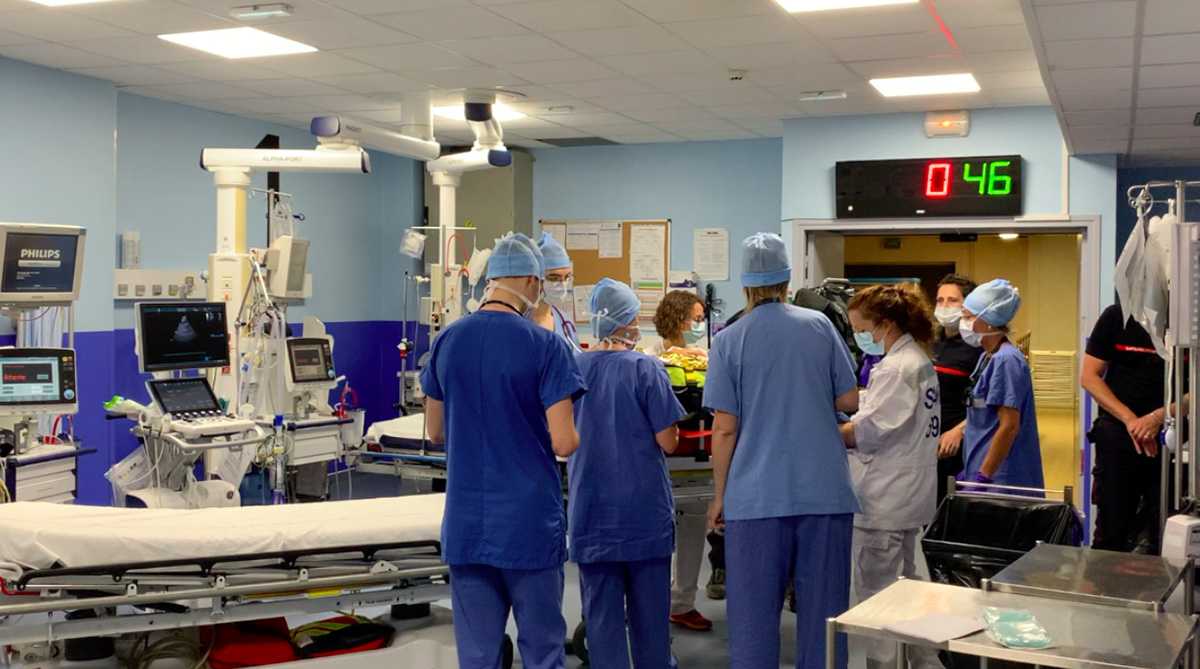
Est-ce que tous les patients traumatisés viennent au déchocage ?
Les équipes de secours contactent le Médecin Réanimateur de garde au déchocage afin de statuer de la nécessité de prise en charge via ce service ou au service des urgences de l’hôpital. Une discussion et des conseils sur la prise en charge en dehors de l’hôpital sont délivrés à l’équipe de secours sur place auprès du patient.

Il y a trois grades, A/B/C, en fonction de la gravité du patient (A étant le plus grave) :
- Grade C : Patient stable mais cinétique particulière avec nécessité de scanner très rapidement (les enfants ≦ 3 ans sont systématiquement requalifiés en grade B).
- Grade B : Patient instable à la prise en charge en dehors de l’hôpital ayant été stabilisé par les premiers secours ou présentant des lésions anatomiques d’une gravité particulière (traumatisme pénétrant, lésion vasculaire, amputation, …).
- Grade A : Détresse vitale extrêmement instable malgré les premiers secours ou coma traumatique.
Ces états de gravité sont protocolés afin de préparer l’arrivée du patient à l’hôpital et d’anticiper ses besoins pour une prise en charge optimale.
Le Trauma Center de Lyon est un trauma center de niveau 1 capable de prendre en charge 24h/24 l’ensemble des patients admis quel que soit leur grade d’urgence et leurs lésions.
Qui prend en charge le patient ?
L’équipe du déchocage est composée d’un médecin anesthésiste-réanimateur, d’au moins un interne, ainsi que d’un infirmier (IDE), d’un aide-soignant (ASD) et d’un agent de service hospitalier (ASH).
Dès l’appel des services de secours, l’ensemble des spécialistes qui interviendront dans la prise en charge du patient sont alertés pour garantir une prise en charge maximale rapide : personnel du bloc opératoire, du scanner et de la radiologie, chirurgiens orthopédiques, chirurgiens viscéraux, personnel du laboratoire.
Comment se déroule la prise en charge d’un patient ?
Tout doit être parfaitement coordonné afin de garantir la prise en charge la plus rapide possible, d’identifier et de traiter les lésions mettant en jeu le pronostic vital immédiat. Chaque intervenant a une fiche de poste avec des actions définies à suivre.
- Le Stop Relève : Il s’agit d’un temps court de transmission entre l’équipe médicale de secours ayant pris en charge le patient et l’équipe hospitalière du déchocage.
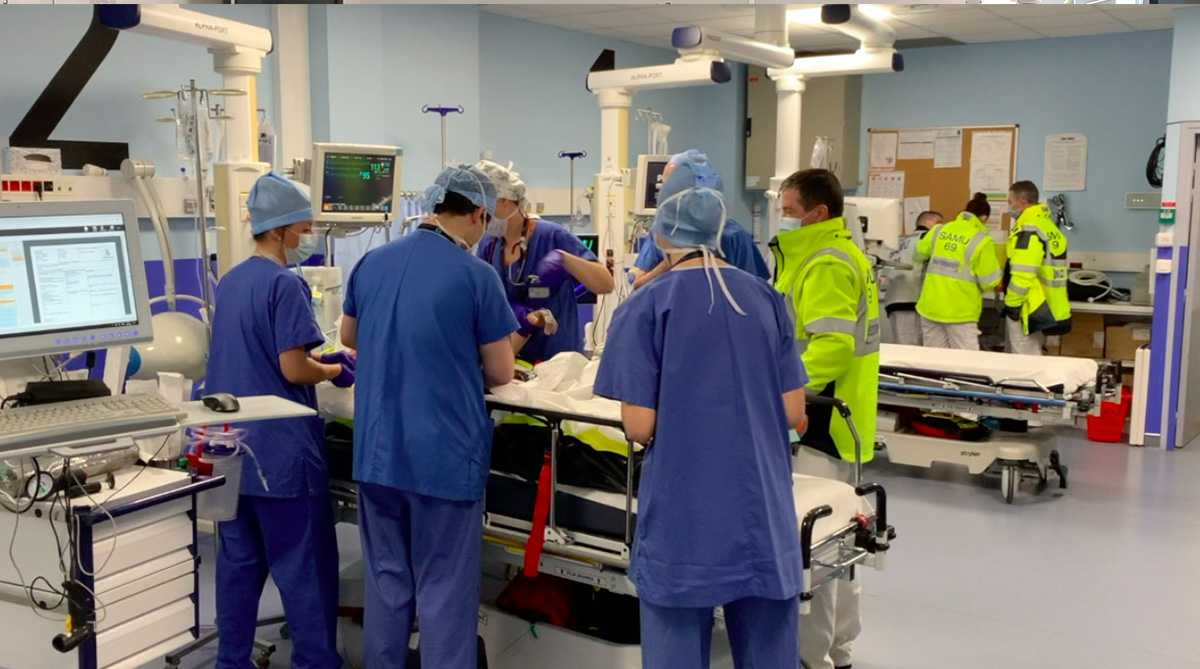
-
Accueil, installation rapide : Le patient est rapidement installé sur le brancard du déchocage. L’infirmière l’accueille, contrôle son taux d’hémoglobine avec un test rapide et installe le matériel de surveillance pour une première évaluation de la sévérité. L’aide-soignant aide à l’installation et notamment au déshabillage du patient. En effet, lors de la prise en charge dans le doute sur des lésions instables pouvant s’aggraver à la mobilisation, tous les vêtements du patient sont découpés. Les effets personnels sont répertoriés, tracés et conservés afin de garantir au patient leur sécurité. Les biens de valeur seront mis dans un coffre-fort.
-
Bilan initial des lésions : L’équipe du déchocage procède aux premiers examens, prise de sang et échographie afin de faire le bilan de la situation. Des radiographies au lit du patient peuvent être nécessaires.
-
Gestes de stabilisation immédiate : En fonction de cette première évaluation l’équipe procède à la perfusion de médicaments urgents (pour corriger les anomalies de coagulation, les fonctions vitales, le risque infectieux …), au drainage d’épanchements et à la pose de cathéters.
-
Dès que possible et si la stabilité le permet, le patient est conduit au scanner (situé à proximité de la salle de déchocage) afin de préciser toutes les lésions.
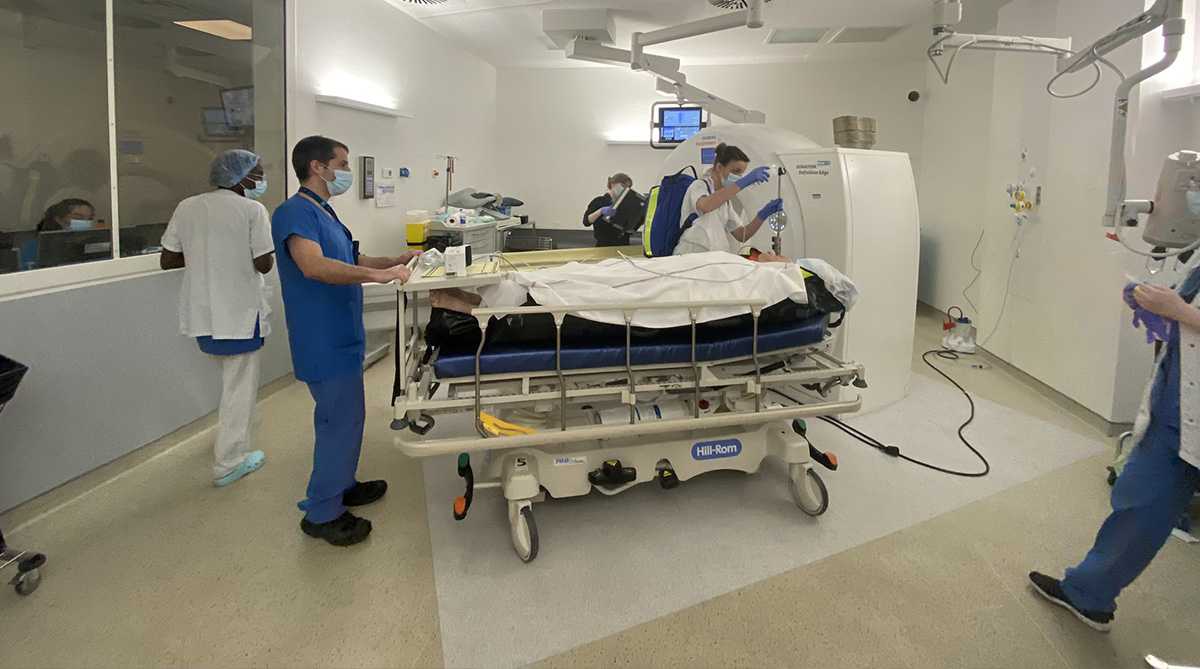
Où est orienté le patient après le déchocage ?
Bien que la prise en charge au déchocage soit rapide, il faut attendre le résultat des imageries, des bilans sanguins et avis spécialisés pour définir précisément tous les besoins de la prise en charge et avant tout transfert pour une hospitalisation éventuelle. La prise en charge du patient peut également nécessiter une prise en charge au bloc opératoire. Le patient sera ensuite transféré dans le service de soins critiques ou d’hospitalisation avec ses affaires personnelles.

Et les proches dans tout ça ?
A leur arrivée à l’hôpital les proches seront dirigés vers une salle d’attente. L’équipe soignante préviendra le médecin de leur présence. Il viendra les informer de l’état de santé du patient dès que possible lorsque les premiers soins lui auront été prodigués. Tout sera mis en œuvre pour qu’ils puissent voir leur proche dès que possible.
Hôpital Edouard Herriot | Hôpital Lyon Sud | Hôpital Femme Mère Enfant
- Centre Régional d’Expertise et de Prise en Charge des Traumatisés Graves en Auvergne-Rhône-Alpes


