Le cancer chez l’enfant est une maladie rare qui représente moins de 3 % de l’ensemble des cancers. Pour leur offrir la meilleure prise en charge par des experts reconnus dans des conditions optimales, les enfants sont soignés au sein d’un bâtiment spécialisé, l’Institut d’Hématologie et d’Oncologie Pédiatrique.
Le service d'hépato-gastroentérologie de l’hôpital de la Croix-Rousse prend en charge les maladies digestives et du foie ainsi que l'oncologie digestive (cancers de l’estomac, colorectal, foie, voies biliaires)
Le service d'hépatologie et gastroentérologie de l’hôpital de la Croix-Rousse est un service de référence permettant de prendre en charge l’ensemble des maladies du foie et leurs complications.
Le service d'hématologie de l'hôpital Lyon Sud est un centre de référence pour les maladies du sang (onco-hématologie, hématologie générale) spécialisé dans les hémopathies lymphoïdes et dans les pathologies myéloïdes et l'allogreffe.
Le service de chirurgie gynécologique et cancérologique - obstétrique de l'hôpital Lyon Sud prend en charge toutes les pathologies gynécologiques et mammaires, cancéreuses ou bénignes comme l'endométriose notamment. La maternité de type 2B avec son Centre Pluridisciplinaire de Diagnostic Prénatal (CPDPN) et en collaboration directe avec le service de soins intensifs et néonatalogie, assure le s
Le service de cardiologie de Lyon Croix-Rousse pilote la Fédération de cardiologie Croix-Rousse / hôpital Lyon Sud, qui propose une filière unique de prise en charge sur les deux sites des HCL et un accès facilité à la plateforme interventionnelle du site de la Croix-Rousse.
Le service d’exploration fonctionnelle respiratoire – médecine du sport et de l’activité physique est un service avec une activité de consultation et d’évaluation des pathologies respiratoires et liées à l’activité physique, de suivi de sportifs de haut niveau, et de réentrainement à l’effort dans le cadre de pathologies chroniques ou chez les sujets sédentaires.
Le service d'Endocrinologie-Diabète-Nutrition est spécialisée dans la prise en charge du diabète, des complications sévères du diabète, du diabète gestationnel mais également dans la prise en charge de l’obésité, des pathologies thyroïdiennes, insuffisances surrénaliennees et pathologies hypophysaires.
Le service de dermatologie de l'hôpital Lyon Sud traite les maladies cutanées graves incluant les mélanomes, les lymphomes cutanés, les autres cancers de la peau ainsi que les maladies inflammatoires sévères.
Le service de chirurgie orthopédique et médecine du sport de l’hôpital de la Croix-Rousse prend en charge les pathologies du sport et de l’arthrose avec trois pôles d’intérêt que sont le genou, la hanche et l’épaule.
Le service de chirurgie maxillo-faciale de l’hôpital de la Croix Rousse traite les pathologies de la tête, de la face, du cou, et de la cavité buccale chez l'adulte et le grand enfant (à partir de 14 ans).
Il est organisé en deux unités fusionnées : l’unité de chirurgie maxillo-faciale et l’unité de chirurgie orale.
Le service de chirurgie digestive et oncologique de l’hôpital Lyon Sud prend en charge les maladies et les cancers du tube digestif (œsophage, estomac, colon, rectum, péritoine) et hépato-bilio-pancréatique (foie, vésicule biliaire, pancréas).
Syndrome de Williams-Beuren
Syndrome de Williams-Beuren
Généralités sur le syndrome de Williams-Beuren
Il s’agit d’un syndrome fréquent qui touche une personne sur 20 000 et qui est assez reconnaissable. Ce syndrome a été décrit pour la première fois en 1961 par un cardiologue néo-zélandais, le Dr Williams, puis quelques années plus tard par un médecin allemand, le Dr Beuren.
Quels sont les signes de ce syndrome ?
Il y a plusieurs façons de reconnaître le syndrome de Williams.
Les cardiologues évoquent souvent le diagnostic de syndrome de Williams-Beuren sur la présence d’une sténose aortique supra valvulaire.
D’autres atteintes vasculaires peuvent être observées, en particulier une sténose de l’artère pulmonaire.
Les généticiens reconnaissent aisément le syndrome de Williams-Beuren sur des particularités faciales :
- les bajoues,
- le comblement orbitaire,
- la lèvre inférieure éversée et charnue,
- un nez court.
Plus rarement, une hypercalcémie néonatale peut être révélatrice. Rarement, un retard de croissance intra utérin fera poser l’indication d’un caryotype moléculaire par CGH-Array qui permettra de poser le diagnostic.
Que montre la CGH-Array ?
Cet examen et auparavant l’Hybridation In situ par Fluorescence (FISH) montrait une délétion du gène de l’élastine et d’autres gènes voisins sur l’un des deux chromosomes 7, dans la région 7q11.2.
Cette délétion survient généralement de novo et entraîne la perte de 26 à 28 gènes. La fonction des gènes situés dans la délétion reste imparfaitement connue, sauf le gène de l’élastine dont on sait que des mutations ponctuelles sont associées à des sténoses artérielles.
Quels sont les autres signes du syndrome de Williams ?
Dans la première année de vie, les bébés pleurent beaucoup et présentent souvent un RGO et des troubles du sommeil. Une constipation chronique devra être traitée pour prévenir le risque de diverticulose qui est probablement d’origine mécanique en lien avec la carence en élastine. En cas de diarrhée chronique, il faudra écarter une maladie coeliaque.
Ensuite, on observe un retard psychomoteur et une petite taille modérée avec un petit périmètre crânien.
Il peut exister aussi des malformations cardiaques et rénales.
Au plan sensoriel, on peut observer une hyperacousie, des otites séreuses, un strabisme et des anomalies de réfraction.
Quels sont les éléments de surveillance du syndrome de Williams ?
La surveillance métabolique comprend la recherche d’une hypercalcémie et d’une hypercalciurie, notamment dans les deux premières années de vie. Les mécanismes sont mal connus.
La surveillance vasculaire et des troubles du métabolisme phosphocalcique peut être réalisée par des néphropédiatres, en fonction de l’organisation locale. Il faudra aussi rechercher et traiter un diabète à l’âge adulte et prévenir la survenue d’un éventuel surpoids. Les anomalies vasculaires touchent les gros troncs artériels qui font le pronostic. La sténose de l’artère rénale peut expliquer une hypertension artérielle qui doit être recherchée très régulièrement. D’autres sténoses artérielles peuvent être observées et doivent être recherchées par l’échographie doppler et le cas échéant des angioscanners.
La sténose aortique peut s’améliorer spontanément, peut rester stable ou peut s’aggraver jusqu’à nécessiter une prise en charge chirurgicale. Les sténoses des artères pulmonaires ont souvent tendance à s’améliorer de manière spontanée.
Les sténoses artérielles peuvent concerner toutes les artères de l’organisme, rénales, digestives, cérébrales, cardiaques… Ces atteintes doivent être recherchées systématiquement et de manière répétée, en fonction de l’état vasculaire du patient.
L’hypertension artérielle est inconstante et doit être systématiquement recherchée à chaque examen clinique. Elle peut résulter de différents mécanismes dont la sténose des artères rénales qui peut bénéficier d’un traitement médicamenteux.
Comment prendre en charge les particularités neurodéveloppementales ?
Nous veillerons aux acquisitions psychomotrices qui sont souvent décalées dans le temps.
Les difficultés portent sur les aptitudes visuo-spatiales et l’autonomie. On observe généralement une déficience intellectuelle légère à modérée. Il est important de maintenir une scolarité dans le cursus classique le plus longtemps possible.
Des soutiens en psychomotricité, kinésithérapie, orthophonie, ergothérapie, psychologie individuelle ou de groupe doivent être mis en place aussi tôt que possible, d’abord au sein des CAMPS jusqu’à 6 ans, puis avec l’aide des équipes mobiles des SESSAD.
L’aide d’une AESH en milieu scolaire sera précieuse.
Le plus souvent, une orientation en ULIS et/ou en IME est préconisée. Il existe à tout âge une anxiété, des troubles de l’attention et des difficultés à appréhender les codes sociaux. Le contact social est recherché, le langage est riche, le comportement est très amical et empathique mais ces caractéristiques sociales sont systématiques et inadaptées. Elles ne peuvent donc pas être considérées comme des aptitudes. Bien au contraire, elles constituent une cause de souffrance et de mise en danger potentielle et vont gêner l’acquisition de l’autonomie.
Certains adultes peuvent travailler en ESAT mais l’autonomie reste limitée du fait de la difficulté à comprendre les consignes complexes et les codes sociaux. Les neuro pédiatres et psychiatres peuvent être sollicités dans des situations précises, avant l’entrée à l’école ou en cas de troubles de l’attention ou troubles psychiatriques, ou parfois plus systématiquement en fonction de l’organisation locale.
Et la croissance ?
On surveillera la croissance staturo-pondérale et du périmètre crânien sur des courbes spécifiques. On peut observer une puberté précoce et une élévation de la TSH qui peuvent motiver un avis endocrinologique. La transition de la prise en charge médicale enfant-adulte devra être anticipée avec les médecins d’adultes.
La parentalité est une question abordée par les patients qui ont un désir d’enfant, ce qui pose les questions liées à leurs capacités à élever un enfant compte tenu de leur handicap.
La question de la contraception est abordée systématiquement dans le cadre de la transition.
Quel conseil génétique devra-t-on apporter ?
Le conseil génétique est habituellement rassurant puisque la délétion survient habituellement de novo. Il existe de très rares formes familiales autosomiques dominantes. On vérifiera systématiquement l’absence de la délétion 7q11.2 chez les parents de l’enfant atteint par le caryotype et l’hybridation in situ par fluorescence avec une sonde de l’élastine.
Si la microdélétion est survenue de novo, comme c’est le cas habituellement, le cg est rassurant lors d’une future grossesse du couple parental, mais il existe un risque faible de mosaïque germinale, c’est-à-dire de présence de cette microdélétion dans plusieurs gamètes chez l’un des parents, c’est la raison pour laquelle nous proposons systématiquement un DPN génétique qui peut être accepté ou pas par les parents. Ce DPN implique de réaliser un prélèvement invasif de villosités choriales à partir de 12 SA ou de liquide amniotique à partir de 15 SA, qui comporte un risque incompressible de fausse couche de l’ordre de 0,5 %.
Education thérapeutique du patient
Le centre de référence des anomalies du développement et syndromes malformatifs du Sud-Est propose un programme d'éducation thérapeutique du patient :
« Quoi de neuf sur le syndrome de Williams et Beuren et la délétion 22q11.2 ? » | Filière de santé AnDDI-Rares
Avec :
- Pr Charles-Patrick EDERY (généticien clinicien)
- Dr Massimiliano ROSSI (généticien clinicien)
- Mme Coline POIZAT-AMAR (conseillère en génétique)
La filière AnDDI-Rares met à disposition 3 vidéos qui explique le syndrome, ses retentissements sur les parcours de santé et de vie.
- Centre de référence des anomalies du développement et syndromes malformatifs du Sud-Est (Hôpital Femme Mère Enfant)
Journée nationale des aidants

Vous aidez une personne fragilisée par l’âge, la maladie ou le handicap ? A ce titre, vous souhaitez vous informer sur votre rôle d'aidant, vous recherchez de l'aide pour mieux comprendre votre situation d’aidant ou vous recherchez un service adapté à vos besoins ?
Du 2 au 18 octobre, les HCL se mobilisent pour mettre en lumière les actions et les services proposés dans nos établissements et favoriser les échanges de proximité entre professionnels, associations et proches aidants accompagnés par le collectif métropole aidante, partenaire des HCL depuis 2021 et organisateur de la Journée Nationale des Aidants du 6 octobre.

Programme
📅 2 octobre de 09h30 à 12h30 | Ateliers bien vieillir
📍Hôpital Frédéric Dugoujon | Plan et informations pratiques
Dans le cadre de la semaine bleue, des ateliers sont organisés à l'hôpital Frédéric Dugoujon. Pour l'occasion, une assistante sociale sera présente pour répondre à vos questions.
📅 3 octobre de 11h à 18h30 | Bus des aidants de la Métropole aidante
📍Hôpital Pierre Garraud | Devant le bâtiment principal | Plan et informations pratiques
Les accueillantes de métropole aidante accompagnent dans la prise de conscience du rôle d’aidant et la mobilisation de solutions de répit. Rencontrez l’association qui vous écoutera, vous informera et vous orientera.
Le bus des aidants de la Métropole aidante sera présent devant le bâtiment principal.
📅 5 octobre
📍 Hôpital Pierre Wertheimer | Hall | De 14h à 17h | Plan & informations pratiques
Dans le hall de l'hôpital se trouveront :
- Le service social des malades en neurologie et cardiologie
- L’Hospitalisation à domicile (HAD)
- La Maison du répit (accueil, ressourcement et accompagnement familial)
- Le réseau SEP (prise en charge des patients atteints de la sclérose en plaques)
- Pause brindille (le réseau des jeunes aidants)
📍 Hôpital Femme Mère Enfant | Hall | De 14h à 17h | Plan & informations pratiques
Dans le hall de l'hôpital se trouveront :
- Le service social des malades de l’hôpital Femme Mère Enfant
- Une Souris Verte (accompagnement des enfants en situation de handicap et accompagnement de leur famille)
- Les Fenottes (Service de répit et de soutien pour les aidants familiaux)
- Petit Cœur de Beurre (amélioration de la qualité de vie du patient, soutien à leur famille)
📅 6 octobre
📍 Hôpital Edouard Herriot | Maison des professionnels | Plan & informations pratiques
- Stands et animations autour du thème des aidants (service social, associations, exposition) autour d’un café
- 11h-13h : Diffusion d’un film de métropole aidante et d’une table ronde théâtrale pour et avec les aidants
- 13h-15h30 : Table ronde pluridisciplinaire autour des dispositifs mis en place en faveur des aidants :
- BREF Addictions par le service SUAL (Service Universitaire d’Addictologie de Lyon)
- Parcours Aidant par le Centre Léon Bérard
- Maison de répit par la Métropole de Lyon
📍 Hôtel de la métropole de Lyon | Le stand des HCL | 20 rue du Lac, 69003 Lyon
Les HCL seront également présents le 6 octobre 2023, aux côtés des 150 acteurs du collectif métropole aidante.
🕐 Stand HCL pour présenter les actions et les services proposés | 09h30-18h
09h30-18h
- Programme « bien sur ses jambes » : A l’hôpital Lyon Sud, un parcours de santé adapté aux personnes de plus de 70 ans pour prévenir la perte de mobilité, Aymeric Courtay, éducateur sportif, activité physique adaptée.
- Projet Entour’âges : lieu d’accueil multi usages à destination des proches aidants des patients, Anne Rigault, aidante partenaire
- Accompagnement des proches aidants de personnes âgées au sein de l’Offre de Soins Ambulatoire Gériatrique (OSAGE), Francesca Moussalem, infirmière, équipe mobile de gériatrie
- Unité de Coordination en Onco-Gériatrie (UCOGIR), Marion Poulet Carel, chargée de mission UCOGIR
- Programme ICOPE, programme de prévention pour évaluer et maintenir les capacités des personnes âgées de 60 ans et plus : atelier pratique, docteur Thomas Gilbert, gériatre au groupement hospitalier sud, médecin coordinateur de l’expérimentation ICOPE et Clément Leroux, référent numérique du programme ICOPE.
09h30-13h
- Programme « BREF Addictions », équipe du service SUAL (Service Universitaire d’Addictologie de Lyon), Hôpital Edouard Herriot : Professeur Benjamin Rolland, Ouafa Zégnani (cadre de santé), Manon Gaillard (psychologue) et Shirkouh Ghaderpour (infirmier)
- Information orientation accompagnement des aidants
- Accueil et soutien des parents des enfants hospitalisés au pavillon I Brûlés : présentation du café des parents animés par Cléa Jury, assistante sociale et Anne Jeantin, éducatrice de jeunes enfants.
13h-18h
- Accueil et soutien des parents d’enfants hospitalisés à l’hôpital Femme Mère Enfant, Isabelle Turaud, assistante sociale
🕐Temps fort de la métropole aidante | 11h-13h
- 11h-11h30 : Diffusion du film de métropole aidante
- 11h30-13h : Table ronde théâtrale pour et avec les aidants
✔️ Pour participer, vous pouvez vous inscrire via le lien suivant : https://www.toodego.com/journee-nationale-aidants-2023/. Ce temps fort sera également retransmis via le site internet métropole aidante.
📅 10 octobre
📍 Hôpital Lyon Sud | Plan & informations pratiques
- 10h30 à 12h00 : Atelier « du Pep’s en cuisine », cuisine 3C, avec 8 participants à destination des aidants animé par 1 patiente partenaire et 1 aidante partenaire (PEPS HCL), une diététicienne HCL coordonné par le Centre de Coordination en Cancérologie - 3C Sud. Inscription obligatoire : https://framadate.org/gl7m45ZOwh3yoCuF
- 12h00 à 13h30 : Stand tenu par le service social du travail en collaboration avec le service social des usagers au niveau du hall du self à destination des professionnels HCL.
- 14h00 à 16h30 : Stands animés par le service social des patients, le service social du travail et des associations ou partenaires locaux, à destination de tout aidant :
- Pavillon médical (Bâtiment 1A) : entrée principale en extérieur sur l’esplanade ou dans le couloir conduisant au relais H selon les conditions météorologiques,
- Pavillon Marcel Bérard (Bâtiments 1G/1F) : esplanade extérieure ou dans le hall d’entrée selon les conditions météorologiques.
Voir tout le programme : https://www.metropole-aidante.fr

Septembre turquoise : mois de sensibilisation à la lutte contre les cancers gynécologiques

Les cancers gynécologiques regroupent le cancer de l'endomètre, le cancer du col de l'utérus et le cancer de l’ovaire, c'est-à-dire les cancers qui touchent l’appareil reproducteur de la femme. D'autres types de cancers sont plus rares comme le cancer du vagin, le cancer de la vulve ou encore le cancer des trompes.
Avec plus de 8 500 femmes touchées par un cancer gynécologique chaque année en France 1, Septembre Turquoise est l'opportunité d'encourager toutes les femmes à approfondir leur connaissance sur les cancers gynécologiques, y compris leur détection précoce, les signes à surveiller, et les traitements possibles.
Rappeler l'importance de la surveillance régulière et du dépistage précoce
Parfois encore tabous ou méconnus, les principaux cancers gynécologiques peuvent être soignés à condition d'être détectés de manière précoce.
Le cancer de l'endomètre est le cancer gynécologique le plus fréquent en France. Il est souvent diagnostiqué après des saignements vaginaux inexpliqués en dehors des périodes de règles ou après la ménopause.
L'infection persistante par le papillomavirus ou HPV (human papillomavirus) est la cause principale de cancer du col de l'utérus. Un dépistage régulier est recommandé (tous les 3 à 5 ans) lors des consultations chez son gynécologique.
En ce qui concerne le cancer de l'ovaire, il est la plupart du temps diagnostiqué à un stade avancé, ce qui signifie que d'autres organes à proximité ou éloignés de l'ovaire malade peuvent être également atteints.
« Ceci s’explique par le fait que les ovaires sont peu sensibles au premier stade de la maladie, la patiente ne ressent habituellement pas de symptôme, notamment pas de douleurs, liée à la tumeur. Au fur-et-à mesure de son évolution, cette dernière va gagner les structures avoisinantes comme le péritoine, provoquant cette fois-ci des symptômes. » explique le Pr Benoit You, chef de service adjoint du service d’oncologie médicale de l'hôpital Lyon Sud.2
Il est donc essentiel d'avoir un suivi régulier chez son gynécologue.
Soutenir les femmes atteintes par un cancer gynécologique et vous informer
Contribuer à la fresque participative géante
Une fresque interactive appelée La Fresque des Géantes sera exposée dans certains de nos établissements. Elle est destinée à informer le grand public et lui permettre d'y laisser des messages de soutien à l’attention des patientes. Des professionnels des HCL et des soins oncologiques de support, qui interviennent auprès de nos patients grâce aux subventions du Comité du Rhône de la Ligue Contre le Cancer, seront présents à proximité pour répondre à vos questions.
📅 Lundi 25 septembre 2023
📍 Hôpital de la Croix-Rousse | Hall du Bâtiment R | Plan & informations pratiques
📅 Mardi 26 septembre 2023
📍 Hôpital Lyon Sud | Hall du Pavillon médical, Bâtiment 1D | Plan & informations pratiques
📍 Hôpital Femme Mère Enfant | Hall | Plan & informations pratiques
Participer à des ateliers thématiques à destination des patientes
Des ateliers thématiques à destination des patientes HCL uniquement sont organisés à l'hôpital de la Croix-Rousse, à l'hôpital Lyon Sud et à l'hôpital Femme Mère Enfant. Ces ateliers en petits groupes (8 à 10 personnes) ont pour objectif de permettre aux patientes d’échanger via des tables rondes avec des professionnels sur des sujets spécifiques liés à leur quotidien (alimentation, activité physique, intimité, …). N'hésitez pas à en parler auprès des professionnels HCL qui vous prennent en charge.
Ce programme d'animation est mis en place avec le soutien du laboratoire GSK.
2 Septembre turquoise : un mois de sensibilisation aux cancers gynécologiques - Pr Benoit You - Le Progrès
Centre intégré de recherche, de soins et d’enseignement, le CHU de Lyon prend en charge les patients atteints de tous types de cancers, à tous âges de la vie, et est expert du traitement des tumeurs rares et complexes.

ETP : Vivre avec la lymphangioléiomyomatose (Respi-LAM)
ETP : Vivre avec la lymphangioléiomyomatose (Respi-LAM)
Pourquoi participer au programme ?
Ce programme d'éducation thérapeutique vise à acquérir des compétences et des connaissances permettant de prendre en charge de manière optimale la maladie en partenariat avec une équipe pluridisciplinaire et améliorer la qualité de vie.
A qui est destiné ce programme ? Qui peut participer ?
Ce programme est destiné :
- à toutes les patientes atteintes d’une lymphangioléiomyomatose sporadique, âgées d’au moins 18 ans suivies au sein du centre de référence ou adressées par un pneumologue ;
- aux proches aidants.
Comment participer au programme ?
Le programme peut vous être proposé lors d’une consultation ou d’une hospitalisation.
La participation est volontaire et gratuite.
Comment se déroule-t-il ?
- Dans un premier temps, un entretien individuel sera réalisé pour discuter ensemble des attentes, des questions, des difficultés et définir les priorités.
- Par la suite, plusieurs séances collectives ou individuelles seront proposées pour répondre aux priorités (le nombre de séances dépend des priorités).
- Enfin, un entretien individuel sera réalisé pour clore le programme.
Thématiques abordées
- Ma maladie, mes connaissances
- Mon suivi clinique
- Les situations d’urgence
- Mon essoufflement
- Mon alimentation
- Mon traitement
- Mon bien-être
- Féminité et LAM
Hôpital Louis Pradel
- Centre de référence des maladies pulmonaires rares
Coordonnateur : Dr TRACLET Julie
Contact : 04 27 85 77 00
- Maladies rares - Rubrique
- Centre de référence des maladies pulmonaires rares (Hôpital Louis Pradel)
Ostéoporose : savoir repérer les signes d'alerte !
Ostéoporose : savoir repérer les signes d'alerte !
Abonnez-vous à Parlons santé ! La lettre d’info qui prend soin de vous, à la chaine YouTube des HCL et suivez-nous sur les réseaux sociaux !
Prise en charge des patients traumatisés graves
Prise en charge des patients traumatisés graves
Qu’est-ce que « le déchocage » ?
Il s’agit du cœur névralgique du Trauma Center. C’est une salle d’accueil dans laquelle est effectuée la première prise en charge hospitalière après un traumatisme violent (accident de la route, accident de travaux, tentative de suicide …). Les patients y sont amenés par le SAMU et/ou les pompiers après une tentative de stabilisation de leur état sur place afin d’être transportables. Il est constitué de plusieurs postes équipés d’un brancard, d’un respirateur ainsi que de quoi monitorer les paramètres vitaux des patients.
Une fois les équipes de secours arrivées au déchocage, le relais est pris par l’équipe dédiée multidisciplinaires médico-chirurgicale.
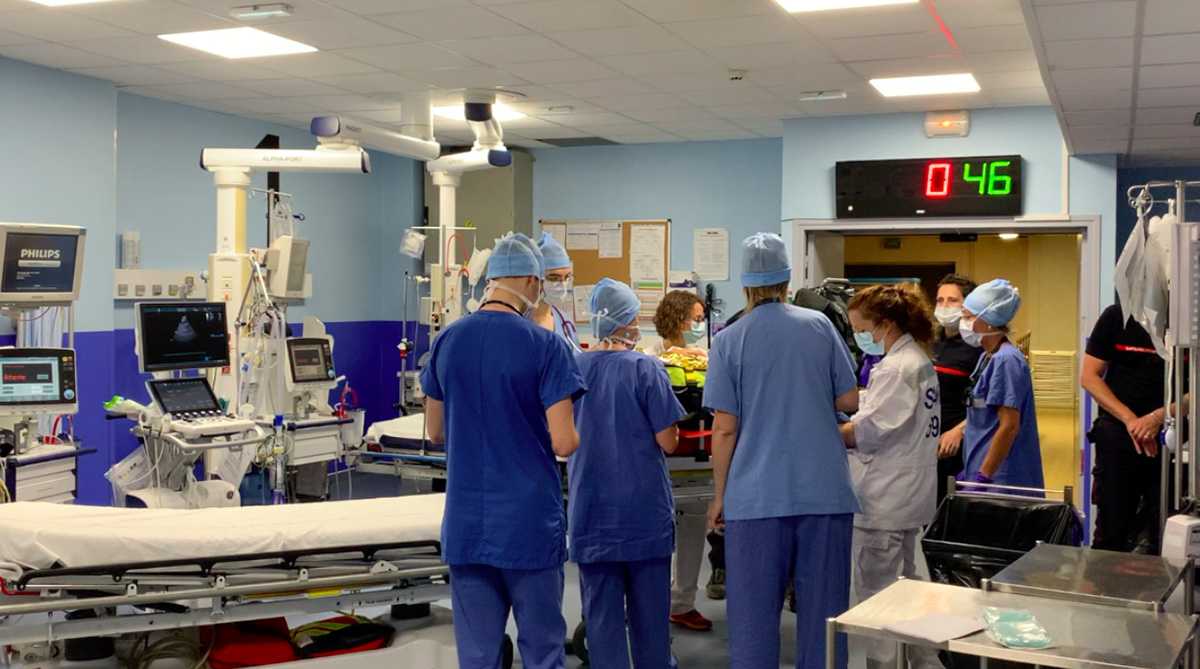
Est-ce que tous les patients traumatisés viennent au déchocage ?
Les équipes de secours contactent le Médecin Réanimateur de garde au déchocage afin de statuer de la nécessité de prise en charge via ce service ou au service des urgences de l’hôpital. Une discussion et des conseils sur la prise en charge en dehors de l’hôpital sont délivrés à l’équipe de secours sur place auprès du patient.

Il y a trois grades, A/B/C, en fonction de la gravité du patient (A étant le plus grave) :
- Grade C : Patient stable mais cinétique particulière avec nécessité de scanner très rapidement (les enfants ≦ 3 ans sont systématiquement requalifiés en grade B).
- Grade B : Patient instable à la prise en charge en dehors de l’hôpital ayant été stabilisé par les premiers secours ou présentant des lésions anatomiques d’une gravité particulière (traumatisme pénétrant, lésion vasculaire, amputation, …).
- Grade A : Détresse vitale extrêmement instable malgré les premiers secours ou coma traumatique.
Ces états de gravité sont protocolés afin de préparer l’arrivée du patient à l’hôpital et d’anticiper ses besoins pour une prise en charge optimale.
Le Trauma Center de Lyon est un trauma center de niveau 1 capable de prendre en charge 24h/24 l’ensemble des patients admis quel que soit leur grade d’urgence et leurs lésions.
Qui prend en charge le patient ?
L’équipe du déchocage est composée d’un médecin anesthésiste-réanimateur, d’au moins un interne, ainsi que d’un infirmier (IDE), d’un aide-soignant (ASD) et d’un agent de service hospitalier (ASH).
Dès l’appel des services de secours, l’ensemble des spécialistes qui interviendront dans la prise en charge du patient sont alertés pour garantir une prise en charge maximale rapide : personnel du bloc opératoire, du scanner et de la radiologie, chirurgiens orthopédiques, chirurgiens viscéraux, personnel du laboratoire.
Comment se déroule la prise en charge d’un patient ?
Tout doit être parfaitement coordonné afin de garantir la prise en charge la plus rapide possible, d’identifier et de traiter les lésions mettant en jeu le pronostic vital immédiat. Chaque intervenant a une fiche de poste avec des actions définies à suivre.
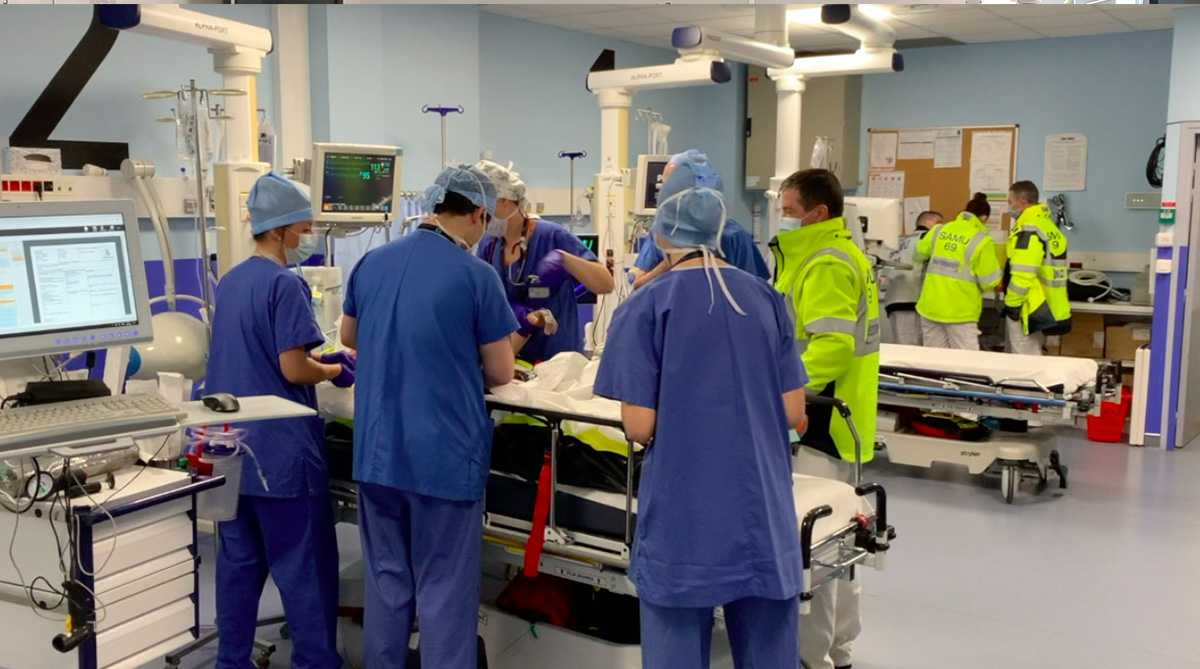
- Le Stop Relève : Il s’agit d’un temps court de transmission entre l’équipe médicale de secours ayant pris en charge le patient et l’équipe hospitalière du déchocage.
-
Accueil, installation rapide : Le patient est rapidement installé sur le brancard du déchocage. L’infirmière l’accueille, contrôle son taux d’hémoglobine avec un test rapide et installe le matériel de surveillance pour une première évaluation de la sévérité. L’aide-soignant aide à l’installation et notamment au déshabillage du patient. En effet, lors de la prise en charge dans le doute sur des lésions instables pouvant s’aggraver à la mobilisation, tous les vêtements du patient sont découpés. Les effets personnels sont répertoriés, tracés et conservés afin de garantir au patient leur sécurité. Les biens de valeur seront mis dans un coffre-fort.
-
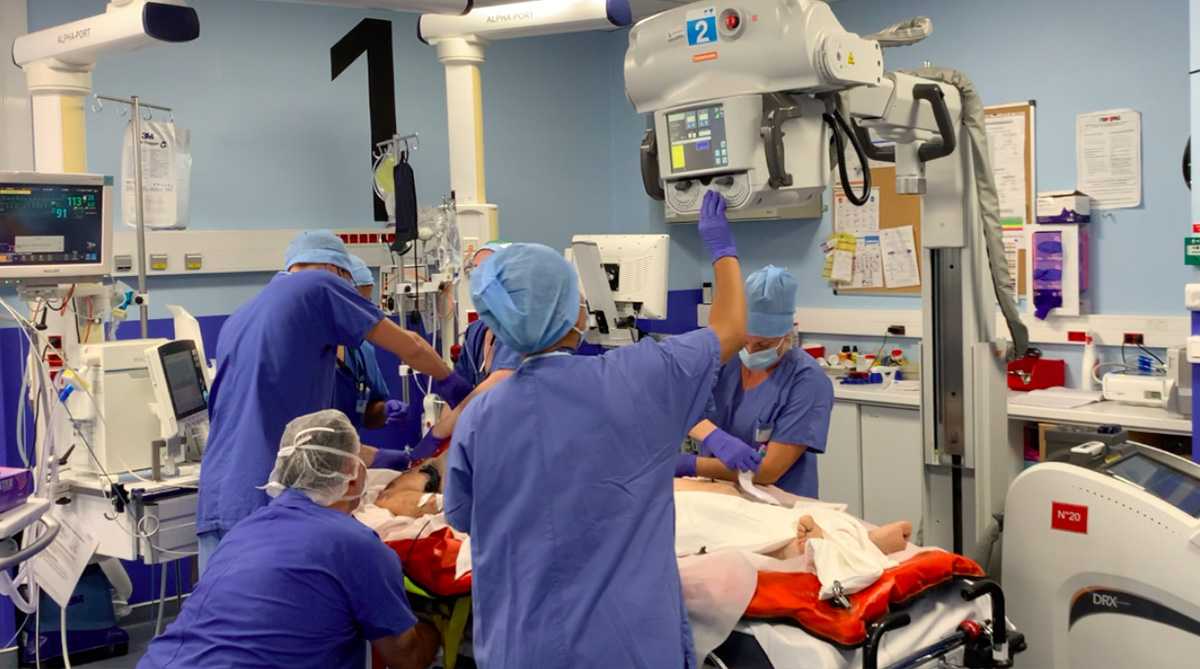
Bilan initial des lésions : L’équipe du déchocage procède aux premiers examens, prise de sang et échographie afin de faire le bilan de la situation. Des radiographies au lit du patient peuvent être nécessaires.
-
Gestes de stabilisation immédiate : En fonction de cette première évaluation l’équipe procède à la perfusion de médicaments urgents (pour corriger les anomalies de coagulation, les fonctions vitales, le risque infectieux …), au drainage d’épanchements et à la pose de cathéters.
-
Dès que possible et si la stabilité le permet, le patient est conduit au scanner (situé à proximité de la salle de déchocage) afin de préciser toutes les lésions.
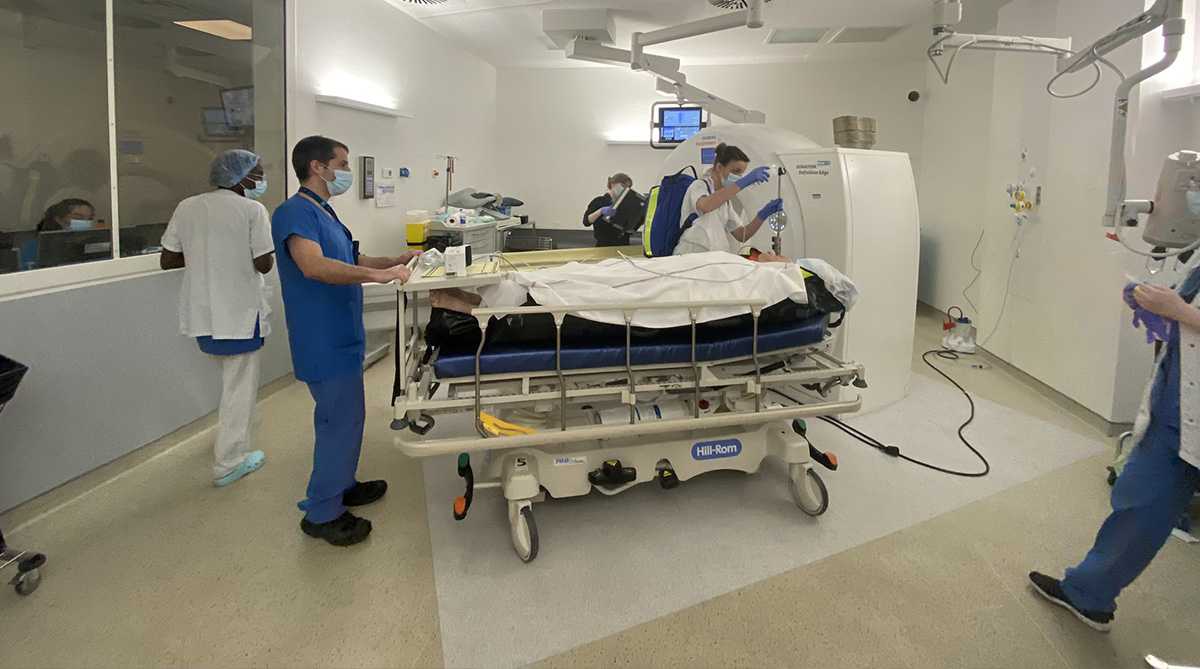
Où est orienté le patient après le déchocage ?
Bien que la prise en charge au déchocage soit rapide, il faut attendre le résultat des imageries, des bilans sanguins et avis spécialisés pour définir précisément tous les besoins de la prise en charge et avant tout transfert pour une hospitalisation éventuelle. La prise en charge du patient peut également nécessiter une prise en charge au bloc opératoire. Le patient sera ensuite transféré dans le service de soins critiques ou d’hospitalisation avec ses affaires personnelles.

Et les proches dans tout ça ?
A leur arrivée à l’hôpital les proches seront dirigés vers une salle d’attente. L’équipe soignante préviendra le médecin de leur présence. Il viendra les informer de l’état de santé du patient dès que possible lorsque les premiers soins lui auront été prodigués. Tout sera mis en œuvre pour qu’ils puissent voir leur proche dès que possible.
Hôpital Edouard Herriot | Hôpital Lyon Sud | Hôpital Femme Mère Enfant
- Centre Régional d’Expertise et de Prise en Charge des Traumatisés Graves en Auvergne-Rhône-Alpes
Le service de chirurgie digestive et de transplantation hépatique prend en charge les maladies et les cancers du tube digestif (œsophage, estomac, colon, rectum) et de la sphère hépato-bilio-pancréatique (foie, vésicule biliaire, pancréas). Il offre aux patients une prise en charge multi-disciplinaire (chirurgie, hépatologie, gastroentérologie, endoscopie, radiologie diagnostique et interventio
Le service de chirurgie plastique esthétique et reconstructrice de l’hôpital de la Croix-Rousse prend en charge différents types de pathologie :
Le service de chirurgie orthopédique et traumatologie de l'hôpital Lyon Sud traite les pathologies de l'appareil locomoteur des membres inférieurs (hanche, genou, cheville, pied) et supérieurs (épaule, coude, poignet et main).
Le service d’anesthésie-réanimation de l’hôpital de la Croix-Rousse assure trois missions :
Le service d’anesthésie-réanimation de l'hôpital Lyon Sud participe au service public de soins en hospitalisation programmée, en ambulatoire (le patient est hospitalisé le matin et sort le soir même après sa chirurgie), en urgence.
Le CeGIDD est le centre de dépistage du VIH, des hépatites et des infections sexuellement transmissibles (IST). Il assure des consultations de dépistage, la prise en charge des accidents d’expositions au VIH, le traitement des IST et la prise en charge de la prophylaxie pré-exposition du VIH (PrEP).
En 2023, un nouveau service de prise en charge des pathologies neurochirurgicales du crâne a été créé. Il s’agit de la réunion des savoir-faire sur différentes thématiques : base du crâne, tumeurs cérébrales, malformations vasculaires, hydrocéphalie, etc.
Le service des urgences de l’hôpital de la Croix-Rousse est composé d’un Service d’Accueil des Urgences (SAU) assurant la prise en charge de toute pathologie aiguë médicale et traumatologique simple, 24/24h et 7/7 jours, et d’un service d’hospitalisation (Unité d’Hospitalisation de Courte Durée - UHCD). Il contribue également au fonctionnement du service de Médecine Post-Urgences (MPU).
Le service d’oncologie radiothérapie des HCL assure la prise en charge de l’ensemble des pathologies cancéreuses de l’adulte et de certaines pathologies bénignes (neurinome, méningiome,…) par radiothérapie externe et curiethérapie sur deux centres.
La consultation de dermatologie de l'hôpital de la Croix-Rousse prend en charge les maladies cutanées incluant les pathologies infectieuses (infections et maladies tropicales de la peau), les cancers de la peau (prise en charge chirurgicale), les maladies inflammatoires sévères (psoriasis, dermatite atopique, lichen plan, etc.) ainsi que les pathologies des muqueuses génitales.
Le service de gynécologie-obstétrique de l’hôpital de la Croix-Rousse assure la prise en charge de la grossesse, dans une maternité hautement sécurisée (de niveau III) ainsi que la prise en charge de toutes les pathologies gynécologiques et mammaires, cancéreuses ou non.

